Klinika dětské ORL Lékařské fakulty MU a Fakultní Nemocnice Brno
prof. MUDr. Ivo Šlapák, CSc.; MUDr. Dalibor Janeček, Ph.D.; MUDr. Lukáš Lavička
Vyšetřovací metody ucha
Vyšetřovací metody ucha zahrnují vyšetření pohledem ev. pohmatem, vyšetření zobrazovací a vyšetření funkční. Vyšetření sluchu rozdělujeme dle nutnosti spolupráce pacienta na subjektivní (pacient dává odezvu při vyšetřování) a objektivní (informace o odezvě na zvuky získává lékař z přístrojů bez odezvy pacienta).
Vyšetření bubínku pohledem (otoskopie)
pomocí ušního zrcátka (spekula), mikroskopu nebo otoskopu. Při otoskopii je obvykle třeba nejdříve narovnat zvukovod, který má často esovitý tvar, tahem za boltec dolů dozadu a zevně (u dospělého pacienta) nebo tahem nahoru dozadu a zevně (u dítěte). Poloha pacienta při vyšetření závisí na jeho věku a schopnosti spolupracovat.
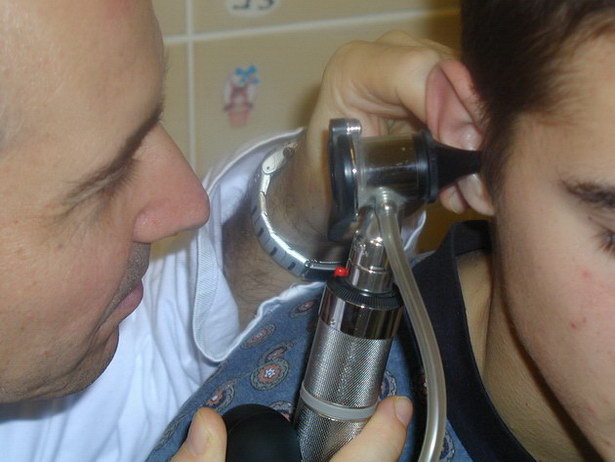
Otoskopické vyšetření
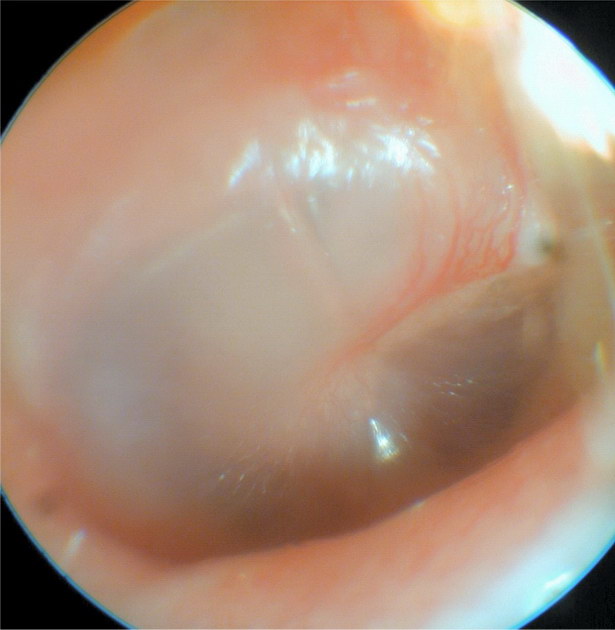
Bubínek – fyziologický nález
Vyšetření sluchu
Subjektivní vyšetření sluchu
Rozhovor s pacientem
Již v průběhu odběru anamnézy můžeme získat cenné informace z reakcí pacienta na naše dotazy:
- nerozumí ani hlasité řeči s odezíráním
- rozumí hlasité řeči s odezíráním
- rozumí hlasité řeči bez odezírání
- rozumí tiché řeči bez odezírání
Dále si můžeme všimnout vad výslovnosti (typicky u poruch sluchu ve vyšších frekvencích dochází k setření výslovnosti sykavek), změny melodie řeči (u těžších poruch sluchu), nebo natáčení hlavy pacienta (asymetrická porucha sluchu). Zejména u dětských pacientů nedoslýchavost způsobuje nejistotu a strach, protože nechápou situace udávající se v cizím okolí.
Klasická zkouška sluchu
Jedná se o základní vyšetření sluchu. Provádí se buď hlasitou nebo šeptanou řečí (vox, vox sibilans – z toho zkratky V a Vs). Pacient je otočen vyšetřovaným uchem k vyšetřujícímu a čelem k asistentovi, který ucpává zevní zvukovod u šeptané řeči, nebo ohlušuje ucho (pomocí Baranyho ohlušovače) u hlasité zkoušky. Dle vzdálenosti, ze které pacient pravidelně slova opakuje, provádíme zápis např.:
- 6m Vs 3m – pacient slyší šeptanou řeč vpravo ze šesti a vlevo ze tří metrů
- 1m V 5m – pacient slyší hlasitou řeč vpravo z jednoho a vlevo z pěti metrů.
Výsledek je orientační a závislý na spolupráci pacienta, zkušenosti vyšetřujícího a asistenta a kvalitě vyšetřující místnosti (ticho a dostatečná délka). Rozdíly popisované mezi hlasitou a šeptanou zkouškou jsou dnes vzhledem k dalším metodám vyšetřování sluchu považovány za obsolentní a jsou uváděny spíše pro pochopení.
- Hlasitá část zkoušky je méně rozuměna v případě zhoršení sluchu v hlubších frekvencích, protože hlasitá řeč má většinu akustické energie tvořenu vokály, které mají výraznou formantovou strukturu (vychází ze základního hrtanového tónu) s maximem akustické energie mezi 100–1000 Hz
- Šeptaná část zkoušky je méně rozuměna v případě postižení vyšších frekvencí, protože šeptaná řeč má většinou energie tvořenou souhláskami, které jsou šumové a mají tudíž maximum akustické energie posunuto do oblastí 2000–8000 Hz
Význam sluchové zkoušky spočívá ve schopnosti vyšetřit centrální složku sluchu. Typicky čím centrálněji je porucha sluchu, tím více je postiženo rozumění a méně je zhoršena detekce tónů. Typickými příklady jsou afázie, kdy může být rozumění zásadně narušeno, ale na tónové audiomtrii zjistíme normakusi. Naopak rozumění u lehkých až středních převodních nedoslýchavostí je relativně dobré.
Ladičkové zkoušky
Dříve se provádělo vyšetření sadou ladiček o různých frekvencích. Dnes se jedná o speciální testy omezeným počtem ladiček (většinou jedna). Ač i jejich význam postupně upadá, jsou stále dobrým vodítkem před tónovou audiometrií, ale hlavně nedocenitelné v případě chápání teorie diagnostiky převodní a senzorineurální nedoslýchavosti.
Zkouška Rinneho: nás informuje zda je slyšení lepší vzdušnou cestou (ladička přiložená před ústí zvukovodu produkuje zvuk, který je skrze zvukovod, bubínek, středoušní kůstky převáděn do vnitřního ucha), nebo kostní cestou (ladička přiložená na lebku za uchem rozvibrovává celou lebku i kost skalní, ve které je uložen blanitý hlemýžď a tím následně stimuluje vnitřní ucho). Energie potřebná k rozvibrování lebky tak, aby došlo k vjemu zvuku o stejné intenzitě jako u zdravé vzdušné cesty, musí být o cca 40dB větší. Praktické provedení – pacientovi přiložíme rozvibrovanou ladičku před boltec a vyzveme ho, aby nám sdělil, kdy ji přestane slyšet, pak ji přiložíme na procesus mastoideus a zeptáme se, zda ji také slyší. Pokud ne, je převodní systém nenarušen a sluch je normální, nebo je přítomna senzorineurální nedoslýchavost. Pokud ano, postup obrátíme, a slyší-li pacient lépe ladičku přiloženou ne lebku, tak je přítomna převodní složka nedoslýchavosti (nevylučuje smíšenou nedoslýchavost).
Zkouška Weberova: je prováděna přiložením ladičky na temeno, nebo čelo pacienta. Ten má za úkol určit ve kterém uchu slyší tón ladičky lépe.
- převodní nedoslýchavost – do ucha hůře slyšícího
- senzorineurální nedoslýchavost – do ucha lépe slyšícího
- smíšená nedoslýchavost – do lépe, nebo hůře, nebo do obou (dle závažnosti složek nedoslýchavosti)
Zpřesnění výsledku umožňuje kalibrovaná WEBERova zkouška, kdy podnět je přiváděn z audiometru do kostního vibrátoru umístěného doprostřed čela. Umožňuje vyšetřovat různou intenzitou a frekvencí.
Zkouška Schwabachova: porovnává slyšení vyšetřujícího a vyšetřovaného. Má jen malou výpovědní hodnotu a většinou se nepoužívá.
Tónová audiometrie
Je vyšetřování slyšení čistých tónů. Je prováděna audiologickou sestrou nebo lékařem pomocí audiometru, přístroje obsahujícího generátor tónů. Zvuk je veden buď vzdušnou cestou (sluchátkem, nebo reproduktorem), nebo kostní cestou kostním vibrátorem přiloženým na lebku za uchem (procesus mastoideus). Vyšetření provádíme v tiché místnosti, lépe v audiokomoře (speciálně odhlučněná místnost nebo box).
Audiometr
Pacient reaguje na přítomnost prezentovaného tónu:
- klasická tónová audiometrie – zmáčknutím tlačítka (školní děti až dospělí)
- klasická tónová audiometrie u dětí – zvednutím ruky (cca předškolní děti)
- tónová audiometrie hrou – stavěním věže s kostek, navlékání kroužků na tyč (děti 2–3 roky, často z reproduktoru, protože sluchátka mohou být vnímána dítětem příliš negativně)
- behaviorální audiometrie – nespecifické reakce jako – mrknutí, přerušení činnosti, otočení za zvukem (věk 6–24 měsíců, kromě tónů mohou být podnětem i další zvuky, většinou z reproduktorů)
- audiometrie se zrakovým posílením – na podkladě podmíněné reakce, kterou je třeba nejdříve vybudovat, se dítě otáčí za zvukem s předpokládanou odměnou – např.: panenka s blikajícíma očima (věk 6–24 měsíců, kromě tónů mohou být podnětem i další zvuky, většinou z reproduktorů)
Výsledkem je graf – tónový audiogram.
Slovní audiometrie
Je soubor vyšetření, kdy pacient opakuje slova, která jsou přehrávána o různé intenzitě. Jedná se o analogii sluchové zkoušky prováděnou v tiché místnosti, nebo audiokomoře a intenzita stimulů je kalibrována. Zdrojem může být mikrofon, nebo nahrávka na nosiči (CD). Typicky je prezentováno 10 slov na stejné intenzitě a z počtu správných odpovědí je vypočítáno procento srozumitelnosti. Základními popisovanými hodnotami jsou 50 % rozumění – práh rozumění (tam, kde pacient dosahuje aspoň 50 % srozumitelnosti) a nejnižší hodnota na které pacient rozumí nejvíce (nejčastěji 100 %).
Možnost prezentace, jako u tónové audiometrie:
- z reproduktorů (tzv: „volné pole“)
- do sluchátek
- do kostního vibrátoru (oboustranná stimulace vnitřního ucha)
Význam slovní audiometrie:
- hodnocení efektu sluchadel
- vyšetření sluchu předškolních dětí (opakování slov, popřípadě jejich ukazování na obrazovém materiále je pro děti často jednodušší než signalizace detekce tónu)
- vyšetřování rozumění řeči – v případě normálního sluchu zjištěného tónovou audiometrii, pomocí speciálních slovních sestav (porovnání rozumění jedno- a více slabičných slov, rozumění v šumu, …)
Objektivní vyšetření sluchu
Tympanometrie
Tympanometrie je objektivní vyšetřovací metoda hodnotící závislost odrazu zvukové energie od bubínku zpět k tympanometru na změně tlaku vzduchu v zevním zvukovodu.
Tympanometr je zařízení, které vysílá zvukové vlny k bubínku, přijímá a zpracovává zpět odražené zvukové vlny od bubínku a zároveň mění tlak vzduchu v zevním zvukovodu. Platí, že nejvíce zvuková energie prochází převodním systémem do vnitřního ucha (a tedy nejméně se odráží od bubínku zpět k tympanometru), pokud jsou tlaky na obou stranách bubínku shodné (compliance – poddajnost bubínku a středoušních kůstek – je nejvyšší). Čím více jsou tlaky na obou stranách bubínku rozdílné, tím více se snižuje compliance a naopak se zvyšuje admitance (tuhost). Odráží se tedy od bubínku zpět k tympanometru více zvukových vln a méně je jich převáděno středoušními kůstkami. Na základě hodnoty admitance tympanometr zapíše různé typy křivek.
Tympanometrické křivky se nejčastěji hodnotí klasifikací dle Jergera: základní křivky jsou A, B, C.
- Křivka A je fyziologická s vrcholem při nulových hodnotách tlaku. Vrchol značí zároveň hodnotu aktuálního tlaku ve středouší (tlaky na obou stranách bubínku jsou stejné).

Tympanometrie – A křivka - Křivka C znamená poruchu ventilační funkce Eustachovy tuby. Vrchol je u této křivky posunut do negativních hodnot tlaku.

Tympanometrie – C křivka - Křivka B je bezvrcholová. Znamená, že od bubínku se při různých tlacích v zevním zvukovodu odráží stále stejné množství zvuku. Příčinou je zvýšená tuhost systému bubínek – středouší, nejčastěji způsobená přítomností sekretu ve středoušní dutině za celistvým bubínkem.
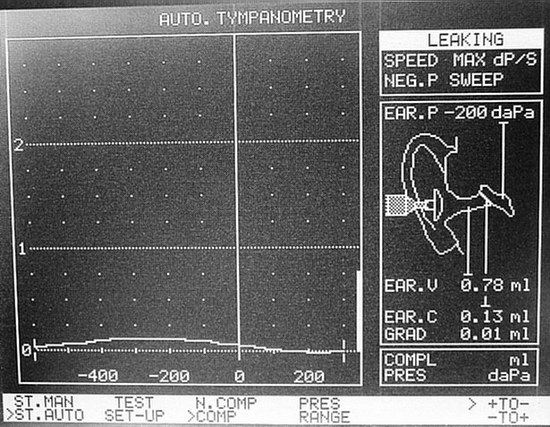
Tympanometrie – B křivka
Pozitivní hodnoty admitance je možné při běžném ambulantním provozu zjistit nejspíše při akutním zánětu středouší, u tohoto onemocnění se ovšem tympanometrie pro bolestivost běžně neprovádí.
Otoakustické emise (OAE)
V roce 1978 Kemp popsal měření zvuku v zevním zvukovodu, který byl produkován hlemýžděm.
Otoakustické emise jsou generovány jako nelineární vedlejší produkt biomechanické aktivity hlemýždě na úrovni zevních vláskových buněk. Jsou produkovány výhradně preneurálně a neukazují schopnost přenášet zvuk dále. Vyšetření OAE je rychlé, neinvazivní a objektivní.
Rozlišují se 2 hlavní kategorie OAE: spontánní (SOAE) a evokované (EOAE). Evokované OAE mají významné využití v klinické praxi: umožňují odhad funkce zevních vláskových buněk, které mechanickým dotykem generují emise jako odpověď na přítomnost zvuku. OAE nejsou výbavné pokud je přítomna porucha sluchu nad 30 dB.
- Využití: screening sluchu u novorozenců, vyšetření simulace, vyšetření při ototoxické terapii, senzorineurální poruchy sluchu.
Vyšetření evokovaných potenciálů
Vyšetření ERA (electrical responsy audiometry) či AEP (auditory evoked potentials) vychází z EEG (elektroencefalografie) záznamu, který je zprůměrován. Hodnotíme elektrické potenciály s různou latencí. Nejčastěji se provádí vyšetření potenciálů z oblasti mozkového kmene (BERA). Pro stanovení prahu se hodnotí výbavnost a latence jednotlivých vln. Pro popis sluchové dráhy se popisují latence, intervaly a mezistranové rozdíly.
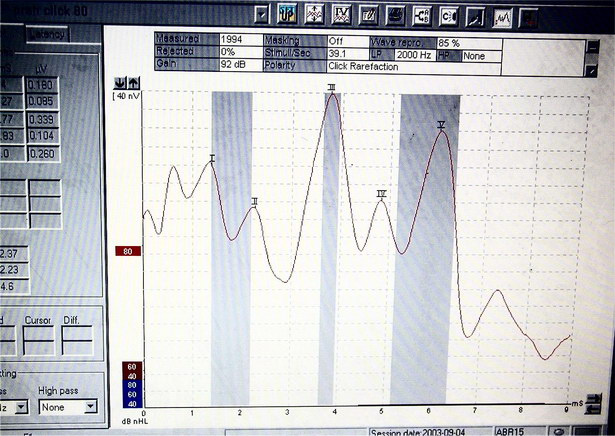
Záznam vyšetření – BERA
Vyšetření vestibulárního (rovnovážného) systému
Zásadní je popis okolností, doby vzniku, trvání a charakteru potíží (poruchy rovnováhy, návaly na zvracení, zvracení, tlak v uchu, tinnitus, nedoslýchavost, synkopa, bolest hlavy). Vyšetřujeme vestibulo-okulární reflexy (oční pohyby), vestibulo-spinální reflexy (rovnováha) a provádíme orientační neurologické vyšetření.
Zobrazovací vyšetření
Klasické RTG snímky jsou v posledních letech stále častěji nahrazovány vyšetřením CT. Pro detailní znázornění struktur spánkové kosti je nejvhodnější HRCT (high-resolution CT). Při vyšetření oblasti vnitřního zvukovodu a mostomozečkové oblasti je vhodné vyšetření magnetickou rezonancí (MRI). Ve srovnání s CT magnetická rezonance dosahuje lepšího rozlišení měkkých tkání a nezatěžuje pacienta radiací. Nevýhodou je dlouhá vyšetřovací doba s nutností celkové anestézie u malých dětí a nespolupracujících pacientů a také vyšší cena.
MUDr. Dalibor Janeček, Ph.D., MUDr. Lukáš Lavička |
Klinika dětské ORL Lékařské fakulty MU a Fakultní Nemocnice Brno |
Nahoru, návrat na úvodní stránku webu, přístupnost |
| Servisní středisko pro e-learning na MU, 2009
| Kontakt, stránky střediska na Elportále
