Management nejčastějších psychických symptomů a syndromů
Deprese
Definice deprese
Depresi charakterizujeme jako přetrvávající smutek, pokleslou nebo špatnou náladu, ztrátu nebo snížení zájmu a schopnosti zažívat potěšení z aktivit, které dříve pacienta těšily, pokles energie, zvýšenou únavnost a sníženou aktivitu.
Mezi další příznaky patří např.:
- snížená schopnost soustředění a pozornosti, nerozhodnost
- snížený zájem o okolí
- snížené sebehodnocení a sebedůvěra
- pocity neopodstatněné viny, nehodnosti, bezcennosti
- smutné a pesimistické výhledy do budoucnosti
- opakované myšlenky na smrt (ne jen strach ze smrti) nebo pokusy o sebepoškození nebo sebevraždu
- poruchy spánku (snížení nebo zvýšení v porovnání k předchozímu stavu/normě)
- ztráta chuti k jídlu, zřetelné snížení váhy
- buzení se časně ráno, 2 nebo více hodin před obvyklým časem vstávání
- psychomotorické zpomalení nebo neklid (zpravidla udávaný druhými osobami)
- zřetelné snížení libida
Symptomy musí trvat alespoň 2 týdny.
Hodnocení symptomu
Zkus přiřadit jednotlivé odpovědi pacienta do jedné z kategorií: Jedná se spíše o depresi nebo pouhý smutek?
| DEPRESE | SMUTEK |
|---|---|
Podobně jako u úzkosti se může deprese projevit jak symptomy psychickými, tak i tělesnými, což nám může diagnostiku významně ztěžovat. Vyjádření pacienta k jeho psychickému rozpoložení, stavu a pocitům by mělo být rutinní součástí hodnocení symptomů pacienta.
Pro začátek si vystačíme s jednoduchou screeningovou otázkou: „Cítíte se depresivní, nebo spíše smutný přiměřeně tomu, v jaké situaci se momentálně nacházíte?” Snažíme se také získat informace od rodinných příslušníků a blízkých pacienta, pokud k tomu máme příležitost. Jak se pacient chová a jakou má náladu v domácím prostředí?
Při podrobném rozhovoru s pacientem se svými otázkami zaměřujeme na výše zmíněné možné další příznaky deprese. Kromě toho nás také zajímá, do jaké míry ovlivňuje tento stav pacientův život, každodenní fungování doma či v práci a komunikaci s druhými lidmi. Dotazujeme se samozřejmě také na délku trvání symptomů a jejich četnost a stabilitu. V neposlední řadě je pro nás důležitá také psychiatrická anamnéza pacienta a také zhodnocení a možnost využití pacientova sociálního zázemí.
Depresivní pacienti mají častěji sebevražedné myšlenky a častěji přemýšlejí a žádají o eutanazii.
Příčiny deprese
Příčiny mohou být velmi různorodé a částečně se mohou překrývat s příčinami zmíněnými v kapitole o úzkosti.
Mezi možné ovlivnitelné příčiny deprese řadíme např. anémii, sníženou hladinu vit. B12 nebo hypotyreózu. Měli bychom také pečlivě zhodnotit pacientovu farmakologickou anamnézu, k depresím může přispívat např. léčba kortikoidy nebo chemoterapií.
Terapie
Stejně jako u léčby úzkosti platí, že je nutná kontrola vyvolávajících a zhoršujících symptomů jako je bolest, nevolnost, zácpa, dušnost atd.
Terapii volíme mj. i podle prognózy pacienta. Základními léčebnými postupy jsou podpůrná psychoterapie, edukace pacienta a farmakoterapie formou antidepresiv. Samotná farmakoterapie není dostatečná. V případě, že pacient explicitně vyjádří myšlenky na sebevraždu, nebo dokonce zmíní nějaký možný promyšlený postup, je nutná hospitalizace.
Nefarmakologická
Z nefarmakologických postupů se využívá psychoterapie, nejčastěji formou kognitivně-behaviorální terapie. Z dalších metod můžeme využít např. tzv. dignity therapy, párovou nebo skupinovou terapii, muzikoterapii, arteterapii, techniky řízené imaginace atd.
Farmakologická
U pacientů s prognózou v řádu týdnů volíme anxiolytika, protože účinek antidepresiv můžeme očekávat nejdříve za 3 týdny.
Obecná pravidla farmakoterapie deprese:
- Léčbu zahajujeme obvykle s poloviční dávkou.
- Po týdnu přecházíme na terapeutickou dávku.
- Pokud je po 1 měsíci léčby účinek pouze částečný, lze dávku zvýšit.
- Pokud není efekt po více než 8 týdnech, změníme na jiný preparát.
- Pokud není dostatečný efekt ani po 2 po sobě jdoucích preparátech, je vhodné konzultovat psychiatra.
- Všechna antidepresiva zvyšují na začátku riziko sebevraždy. Pacienti musí být proto po zahájení léčby monitorováni.
- V případě, že námi zvolený postup nepomáhá, musíme vždy přehodnotit symptomy pacienta a dosavadní postup, a příp. možnou léčbu konzultovat a odeslat pacienta ke specialistovi.
Zdroj: Modrá kniha 2019
Lékem volby jsou antidepresiva ze skupiny inhibitorů zpětného vychytávání serotoninu tzv. SSRI – escitalopram, citalopram, sertralin, paroxetin, fluoxetin. Poslední dva jmenované mění metabolismus kodeinu a oxycodonu.
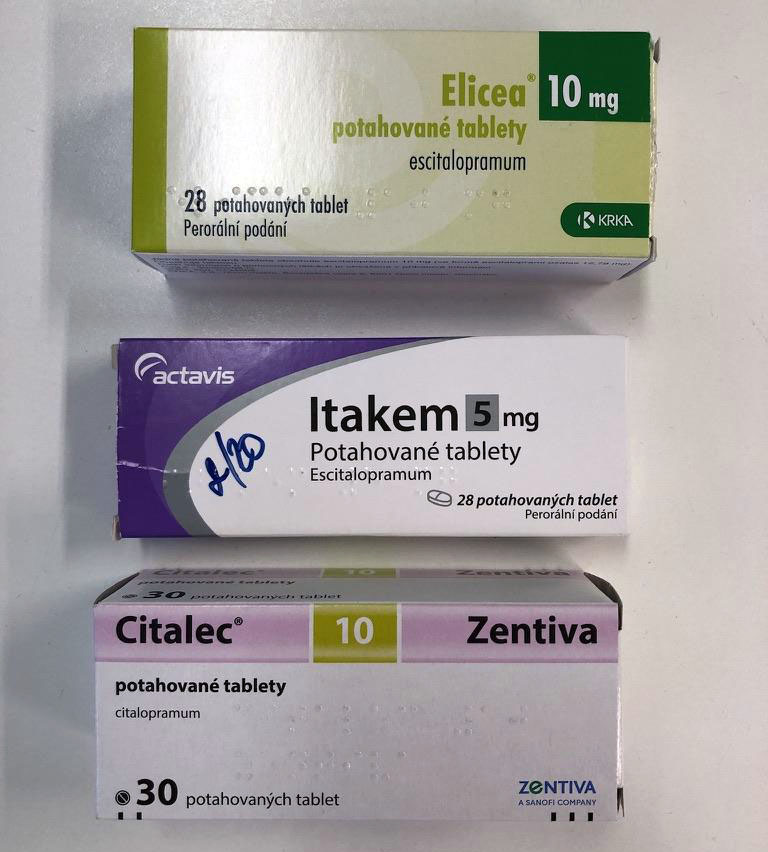
Dále se používají antidepresiva ze skupiny inhibitorů zpětného vychytávání serotoninu a noradrenalinu (SNRI – venlafaxin, duloxetin). K nežádoucím účinkům SSRI a SNRI patří: GIT potíže, nevolnost, anorexie, nespavost, ospalost, bolesti hlavy, třes, sexuální dysfunkce, úzkostné stavy.
Tricyklická antidepresiva (amitriptylin, nortriptylin) využíváme u pacientů s neuropatickou bolestí či nespavostí. Dále se používá také mirtazapin (u pacientů s nespavostí), trazodon či dosulepin.
Z anxiolytik používáme benzodiazepiny (diazepam, alprazolam, klonazepam). K nežádoucím účinkům patří: zmatenost, tolerance, abusus, nestabilita chůze, ztráta sebekontroly, sedativní účinek. Z antipsychotik můžeme použít např. olanzapin, quetiapin nebo haloperidol.