Základy komunikace v paliativní medicíně
SPIKES protokol: jednotlivé kroky
Nyní se seznámíme s jednotlivými kroky protokolu SPIKES:

KROK 1: SETTING – připravte se na rozhovor
Na sdělování špatné zprávy pacientovi je dobré se mentálně připravit, utřídit si myšlenky, které chceme pacientovi říct, protože si tak budeme jistější ve chvíli, kdy nás zahltí pacientovy emoce nebo složité otázky.
Měli bychom být připraveni, že nás mohou zavalit negativní pocity, pocit frustrace a odpovědnosti. Musíme mít na paměti, že i když zpráva, kterou pacientovi sdělujeme, není dobrá, je pro něj důležitá, a proto by měl mít možnost se ji dozvědět, pokud o to stojí.
Pár praktických tipů, které můžeme při přípravě využít:
- Projdeme si pacientovu dokumentaci a své poznámky.
- Zajistíme si maximální soukromí a co nejklidnější prostředí, které je v daných podmínkách možné.
- Přizveme po dohodě s pacientem k rozhovoru jeho blízké, pokud o to má zájem.
- Posadíme se, pokud je to možné. Dáme tak najevo, že teď jsme tu pro pacienta, že nejsme jednou nohou na odchodu, a že jsme v tomto rozhovoru rovnocennými partnery.
- Vymezíme si čas, který pacientovi, příp. jeho rodině, věnujeme. Informujeme je o tom na začátku rozhovoru. Když by došlo k tomu, že bychom např. rozhovor nemohli dokončit.
- Pokud očekáváme nějaké vyrušení (např. telefonát), které nemůžeme odložit, zmíníme to na začátku.
- Snažíme se udržovat oční kontakt s pacientem, příp. dalšími účastníky rozhovoru. Pokud je to pro nás přirozené, můžeme se pacienta dotknout nebo ho chytit za ruku.

-
Jak si poradit v situaci, kdy nemáme na oddělení pro podobné rozhovory žádné vhodné prostory? Napadá vás něco?
Pokud nemáme možnost zajistit vhodné prostory a dostatečné soukromí, můžeme např. alespoň použít cedulky s nápisem „Prosím nerušit!“, které umístíme na dveře pacientova pokoje. Můžeme tak ostatním dát najevo, že potřebujeme co největší soukromí, jak jen to je možné, a můžeme minimalizovat např. vyrušení ošetřovatelským personálem během rozhovoru.
Lidé si často z rozhovorů, kdy jim byla sdělena nepříznivá zpráva, pamatují nepodstatné detaily, které je ale v danou situaci významně zasáhly.
„No, on si nás zastavil na chodbě a řekl nám, že má maminka rakovinu, jako by se nechumelilo.“
Možností proto je přiznat pacientovi a jeho blízkým, že víme, že prostředí pro takový rozhovor není ideální, ale bohužel nemáme jinou možnost / prostory atd.
„Uvědomuji si, že tohle není ideální prostředí pro takhle náročný rozhovor.“
KROK 2: PATIENT PERSPECTIVE – začněte pohledem pacienta
V tomto kroku lékař klade pacientovi otevřené otázky, které mu pomůžou vytvořit si komplexní představu o tom, jak pacient chápe svou současnou situaci. Může si zmapovat, jaké informace už pacient má, kdo mu je předal a jak je interpretuje.
Zároveň pro něj můžou být pacientovy odpovědi vodítkem, jak mu vysvětlit další postup, jaká použít slova, aby mu pacient co nejlépe rozuměl. Může také odhalit a upřesnit případně vzniklá nedorozumění, příp. jaká očekávání pacient od schůzky má.
Pacienti nemají informace o své nemoci jen od nás lékařů, často si různé informace hledají i na internetu nebo se ptají známých. I to se nám může hodit vědět.
- „Co jste si o tom našel/našla na internetu?“
- „Bavil/a jste se o tom s někým známým?“
Je důležité pacientovi naslouchat a nepřerušovat ho.
Tip: V tomto kroku můžeme využít užitečnou techniku: ASK – TELL – ASK
- ASK – Zeptejme se pacienta na to, co už o své nemoci ví, v jaké situaci přichází, jak se cítí, co chce vědět nebo třeba jaké má očekávání.
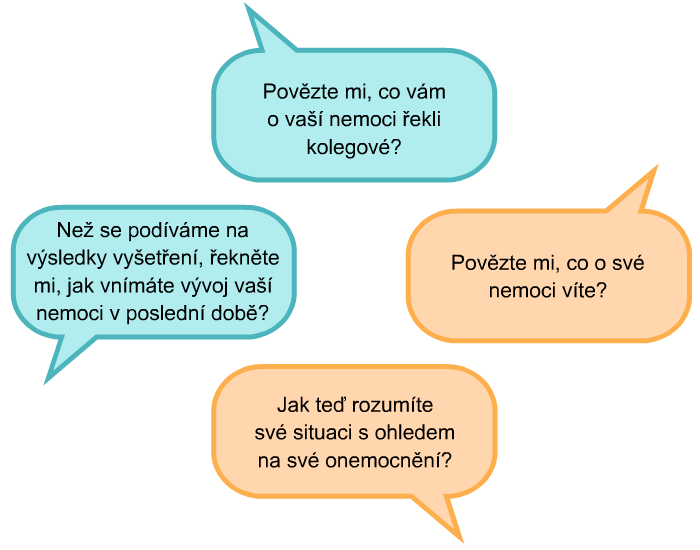
- TELL – Předejme pacientovi informaci stručně a výstižně, co nejjednodušeji tak, aby jí porozuměl. Vyhněme se lékařské terminologii, která je pro pacienty obtížně srozumitelná. Jak informaci formulovat si přiblížíme v části kroku 4 i s příklady formulací.
- ASK – Zeptejme se znovu, jak nám pacient porozuměl. Ověřme si, že vše správně pochopil.
KROK 3: INVITATION – získejte souhlas s předáním informace
Většina pacientů si přeje být plně informována o svém onemocnění, prognóze a detailech léčby, aby se mohli podílet na důležitých rozhodnutích, která často ovlivní právě kvalitu jejich života. Nemají to tak ale všichni!
Proto je dobré si s pacientem na začátku vyjasnit, jak si to přeje právě on. Zároveň tak dáváme pacientovi částečně kontrolu nad tím, co bude následovat.

Ideální je vyjasnit si míru informací, které si pacient přeje, předem.
„Příště vás čeká CT přešetření. Chci se proto zeptat, až budeme mít výsledky, přejete si o tom mluvit upřímně a na rovinu?“
KROK 4: KNOWLEDGE – poskytněte informace
Nyní se vrátíme k pomůcce ASK – TELL – ASK a přiblížíme si, jak můžeme formulovat informace, které pacientovi chceme předat.
Upozornění pacienta, že se mu chystáme sdělit špatnou zprávu může zmírnit šok, který po jejím sdělení následuje, zároveň může také usnadnit zpracování dané informace. Můžeme to nazvat např. varovný výstřel, po něm by měla následovat krátká pauza.

Při formulování konkrétní informace bychom se měli vyhnout složitým termínům a přizpůsobit sdělení konkrétnímu pacientovi. Nemá smysl na pacienta vychrlit všechna fakta naráz, protože po sdělení nepříznivé informace je schopnost zapamatovat si další detaily omezená. Informaci rozdělíme do několika částí, které postupně dávkujeme a mezi nimi dáme pacientovi čas je zpracovat.

V téhle fázi sdělování nepříznivé zprávy je užitečnou technikou práce s pauzami v řeči a s tichem. Po stručném sdělení části informace bychom měli nechat pacientovi čas, aby zpracoval to, co jsme mu právě řekli. Nesnažme se nastalé ticho vyplnit dalšími nervózními frázemi plnými lékařské terminologie. Nesnažme se naše sdělení zmírnit. Buďme trpěliví.
KROK 5: EMOTIONS – reflektujte emoce
Reagovat adekvátně na pacientovy emoce, které vyvolá sdělení nepříznivé zprávy, je pro lékaře jednou z největších výzev. Příval emocí potlačí racionální myšlení. Proto pacienti často zmiňují, že jakmile lékař zmínil slovo rakovina nebo nevyléčitelné onemocnění atd., neslyšeli a nevnímali nic jiného, co bylo dál řečeno.
Lékaři se někdy snaží potlačit či ignorovat emoční odpověď pacienta neustálým opakováním informací a upřesňováním nálezů. To je ale bohužel ztráta času. Jak s emocemi pacienta efektivněji pracovat?
Přiznejme, že pro nás sdělení dané informace není jednoduché a že jsme sami v podobné situaci nikdy nebyli. Dejme najevo, že jsme připraveni nastalou situaci s pacientem sdílet. Nikdy nepoužívejme fráze typu „Vím, jak se cítíte,“, pokud tomu tak skutečně není.
Nic neslibujme. Nepopírejme, že se jedná o situaci, která může mít velmi vážné důsledky. Dejme pacientovi chvíli času na zpracování informace, pracujme s tichem, nevyplňujme každou pauzu v hovoru lékařskými frázemi.

Bezprostřední emoce se mohou výrazně lišit, od pláče, smutku, strachu, zoufalství, lítosti, přes popírání, hněv, odpor, po úzkost či šok. Mohou vyústit i ve velmi emotivní reakce, proto se na ně snažme reagovat klidně. Dejme najevo, že jsou absolutně na místě a není potřeba se za ně stydět nebo omlouvat.
Výše zmíněné tipy a techniky vám nezaručí, že se pacient s nepříznivou zprávou vyrovná rychleji nebo že ho lépe uklidníte. Dáte ale najevo svou účast, zájem a také to, že jste schopni přizpůsobit rozhovor pacientovým momentálním potřebám.
Čím více odpovíme na emoční signály, tím více informací si pacient zapamatuje. K tomu nám může pomoci následující akronym NURSE. Neznamená to však, že bychom v jednom rozhovoru měli použít všechny fráze či techniky, měly by pro nás spíše být zdrojem, ze kterého můžeme čerpat.
Name it: popište, co vidíte
- „Vypadáte velmi zklamaně.“
- „Vidím, že jste hodně rozrušená. Máte slzy v očích.“
- „Mám pocit, že vás ta informace hodně rozčílila.“
- „Vidím, že to pro vás velmi těžké.“
- „Zdá se mi, že vás ta zpráva opravdu zaskočila.“
Understand: vyjádřete porozumění
- „Co vás teď napadá?“
- „Rozumím tomu správně, že …“
- „Musí to být pro vás velký šok.“
- „Co se vám teď honí hlavou?“
Respect: vyjádřete respekt a uznání
- „Vidím, že jste se snažil/a dodržet všechna naše doporučení.“
- „Je obdivuhodné, jak jste dosud takhle těžkou situaci zvládal.“
- „To, co teď prožíváte, musí být strašně náročné.“
- „Položit takovou otázku vyžaduje velkou odvahu.“
- „Musí to pro vás být velmi těžké.“
- „Je normální se v takovou chvíli zlobit.“
Support: vyjádřete podporu
- „Udělám vše pro to, abych vám pomohl/a.“
- „Společně teď promyslíme další kroky.“
- „Společně to zvládneme.“
- „Celý náš tým je tu pro vás.
Explore: důkladně prozkoumejte emoci a pokuste se zjistit její pravou příčinu
- „Můžete mi k tomu říct víc?“
- „Co myslíte tím, když říkáte …?“
- „Řekněte mi, z čeho máte největší obavy.“
- „Touto otázkou mohou různí lidé myslet různé věci, co napadá vás?“
Můžeme také použít empatické obraty, kterými dáme najevo svou účast.
- „Přál/a bych si, abych pro vás měl/a lepší zprávy.“
- „Je mi to moc líto.“
- „Kéž bych pro vás měl/a lepší zprávy.“
V následujícím videu můžeme vidět práci s emocemi při sdělování nepříznivé zprávy manželce pacienta:
KROK 6: SUMMARY AND STRATEGY – dohodněte další postup
Než se pustíme s pacientem do diskuse o dalších plánech léčby, je důležité se ujistit, zda je na tento krok připraven.
- „Chcete se teď pobavit o tom, jaké budou další kroky?“
- „Chtěl/a byste teď probrat další plán?“
Nikdy bychom neměli říkat pacientovi, že pro něj nemůžeme už nic udělat. Vždy by měl odcházet s tím, že ví, jaký je další krok, i když to znamená např. předání do péče hospicu. Nemusíme řešit konkrétní kroky, ale můžeme třeba nastínit, jaká rozhodnutí nás v brzké době společně čekají a připravit se tak na další rozhovory.
Během rozhovoru bychom si měli ověřit, jak pacient našim vysvětlením rozumí. Pacienti mají obecně tendenci domýšlet si nebo přecenit účinnost léčby, kterou podstupují, nebo často nesprávně rozumí jejímu účelu nebo se bojí zeptat.
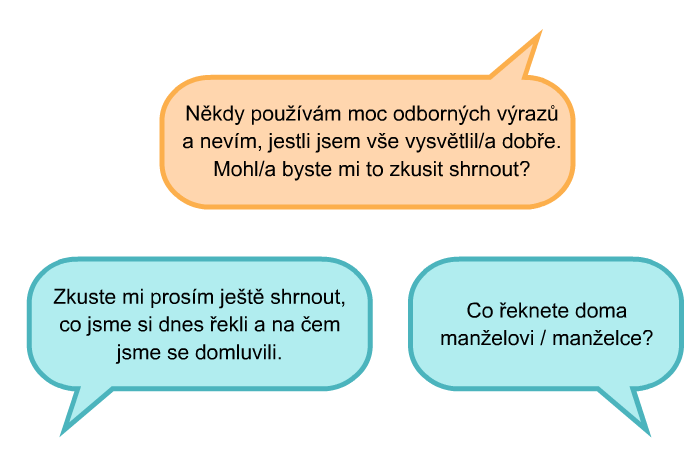
Pro ověření můžeme použít např. podobnou formulaci, jako jsme zmiňovali při vysvětlení techniky ASK – TELL – ASK:
„Chci si ověřit, že jsem vám vše dostatečně objasnil/a, tak se mnou, prosím, mějte trpělivost. Až budete doma ženě a dětem vysvětlovat, o čem jsme dnes společně hovořili, co jim řeknete?“
Ujistěme se, že pacient ví, jak nás kontaktovat a domluvme si další schůzku. Může pomoci, když pro pacienta připravíme psané nebo tištěné shrnutí toho nejdůležitějšího (např. letáčky s častými otázkami).
