Výživa
- základní lidská potřeba
Posouzení nutričního stavu
- antropometrické vyšetření (hmotnost, výška, BMI, měření obvodu pasu, měření obvodu svalstva na nedominantní paži, měření kožní řasy)
- biochemické parametry – vyšetření krve, moče
- klinické indikátory – tělesná konstituce, příznaky malnutrice, stav hydratace
- výživová anamnéza – stravovací zvyklosti
Nutriční péče
- zajišťuje nutriční tým, multidisciplinárně – nutriční terapeut, sestra, lékař, ošetřovatelka, sanitárka, stravovací provoz
- nutriční terapeut – provádí nutriční diagnostiku, řeší výživové problémy, konzultuje s lékařem, navrhuje a hodnotí nutriční opatření
- sestra – rozpoznává, sleduje a řeší výživové problémy
- lékař – provádí výživový screening při přijetí, diagnostikuje stav výživy, ordinuje dietní opatření, ordinuje řešení výživového problému
- ošetřovatelka, sanitárka – asistuje při distribuci stravy, zajišťuje a sleduje konzumaci jídla
- stravovací provoz – individualizuje stravu dle potřeb pacienta
Dietní systém
Dieta
- součást léčebného režimu
- strava individualizovaná dle ordinace lékaře
- požadavky – energeticky a biologicky hodnotná, hygienicko-epidemiologicky nezávadná, pestrá, teplá, chutná, esteticky upravená
Základní diety
| Číslo diety | Název diety | Energie kJ | Hlavní indikace |
| 0 | tekutá | 6 000 | podávání krátkodobě, po operaci dutiny ústní, nemocí hltanu a jícnu, poruch polykání, po tonzilektomii, u úrazů čelisti a stomatologických operací |
| 1 | kašovitá | 9 500 | poruchy žvýkání a polykání (senioři, stavy po radioterapii a chemoterapii), akutní stavy vředové choroby žaludku a duodena, úrazy a chirurgické výkony v DÚ, krku, jícnu |
| 2 | šetřící | 9 500 | žaludeční a dvanáctníková onemocnění, po prodělám infarktu myokardu, kožní choroby, alergie |
| 3 | racionální | 9 500 | normální strava, není třeba dietních opatření |
| 4 | s omezením tuků | 9 500 | nemoci jater, žlučníku a pankreatu |
| 5 | s omezením zbytků | 9 500 | zánětlivá onemocnění střev, operace střev, průjmy po radioterapii a chemoterapii |
| 6 | nízkobílkovinná | 9 500 | onemocnění ledvin |
| 8 | redukční | 5 300 | nadváha, obezita |
| 9 | diabetická | individuálně | Diabetes mellitus |
| 10 | neslaná šetřící | 9 500 | hypertenze, otoky, onemocnění srdce a cév |
| 11 | výživná | 12 000 | malnutrice, kachexie, realimentace, rekonvalescence, nádorová onemocnění, po ozařování, u popálenin a polytraumat |
| 12 | strava batolat (1–3 roky) | 7 000 | normální strava, složení a konzistence upraveny pro batolecí věk |
| 13 | strava dětí (do 15 let) | 9 500 | normální strava, složení upraveno pro dětský věk |
| 14 | výběrová | 9 500 | malnutrice, kachexie, mentální anorexie, bulimie, výběr pokrmů dle přání pacienta (zajišťuje nutriční terapeut) |
* dieta č. 7 nízkocholesterolová – od roku 2008 není v dietním systému (každá strava má mít snížený obsah cholesterolu)
Speciální diety
| Číslo diety | Název diety | Hlavní indikace |
| 0-S | čajová | čaj po lžičkách |
| 1-S | tekutá výživná | poruchy žvýkání a polykání + potřeba zvýšeného energetického příjmu (senioři, stavy po radioterapii a chemoterapii), úrazy a chirurgické výkony v DÚ, krku, jícnu |
| 4-S | s přísným omezením tuků | akutní hepatitidy, akutní záněty žlučníku, po žlučníkovém záchvatu, po cholecystektomii, po hladovce u pankreatitidy |
| 9-S | diabetická šetřící | Diabetes mellitus se současným onemocněním trávicího traktu |
| W | warfarinová | při léčbě warfarinem, vyloučena strava s vitaminem K (zelená listová zelenina) |
| KVM | kyselina vanilmandlová | při vyšetření obsahu kyseliny vanilmandlové, vyloučení ovoce, zeleniny a ovocných šťáv |
Standardizované dietní postupy
| Číslo diety | Název diety | Hlavní indikace |
| BLP | bezlepková | celiakie, sprue |
| BL | bezlaktózová | intolerance laktózy |
| P | pankreatická | postupná realimentace při pankreatitidě |
| OK | dieta OK | před vyšetřením na okultní (skryté) krvácení z GIT |
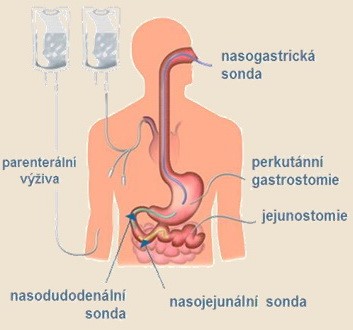
Enterální výživa
- podávání farmaceuticky připravených výživových přípravků
- účel – udržení dobrého stavu výživy a vnitřního prostředí, zlepšení nutričního stavu
- podmínkou je zachovaná funkce gastrointestinálního traktu
Způsoby aplikace
- sipping
- výživa nazogastrickou sondou
- výživa nasojejunální sondou
- PEG – perkutánní endoskopická gastrostomie
- PEJ – perkutánní endoskopická jejunostomie
- výživné sondy zavedené operačně – jejunostomie, gastrostomie
Přípravky enterální výživy
- přípravky pro sipping
- polymerní (vysokomolekulární) přípravky
- polymerní modifikované přípravky – upravené pro specifická onemocnění
- oligomerní (nízkomolekulární) přípravky
Výhody
- stimulace motility trávicího traktu a sekrece hormonů a enzymů
- zamezení atrofie sliznice, udržení přirozené imunologické bariéry a bakteriologické rovnováhy
- nižší náklady než parenterální výživa
Sipping
- nejjednodušší forma enterální výživy
- popíjení tekutých přípravků (Nutridrink, Diasip, Cubitan, Fresubin…)
- přípravky obsahují jednotlivé živiny nebo všechny složky výživy
Zásady
- pacientovi vysvětlit důvod a způsob podání, spolupracující pacient pije po malých doušcích během dne – prevence průjmů a nevolnosti
- speciálně upravené sipping přípravky – pro pacienty s nehojící se ránou, onkologickým onemocněním, s dietním omezením (Diasip u diabetes mellitus, Nutridrink Juice Style při výživě bez tuku, Nutridrink Multi Fibre s vlákninou apod.)
- teplota přípravku – dle pacienta (chladnější snižuje nevolnost, podporuje chuť k jídlu)
- u onkologických pacientů v průběhu chemoterapie se doporučuje střídat pouze jednu nebo dvě příchutě – prevence averze na příchutě při nevolnosti v důsledku chemoterapie
Nasogastrická sonda (NGS)
Zajišťuje nutrici
- do žaludku se podávají nutričně a chemicky definované přípravky
- polyuretanová nebo silikonová tenká sonda
- maximálně 4–6 týdnů, po 14 dnech výměna
- polohování sondy – prevence dekubitů
Derivační sonda
- zavedení PVC tlusté sondy
- odsávání žaludečního obsahu (sledování charakteru a množství exkrece)
- výplach žaludečního obsahu při intoxikacích
- krátkodobě do 7 dní
- polohování sondy – prevence dekubitů
Kontraindikace NGS
- anatomické přepážky, poleptání jícnu, závažné krvácení ze sliznic, riziko perforace jícnu a žaludku
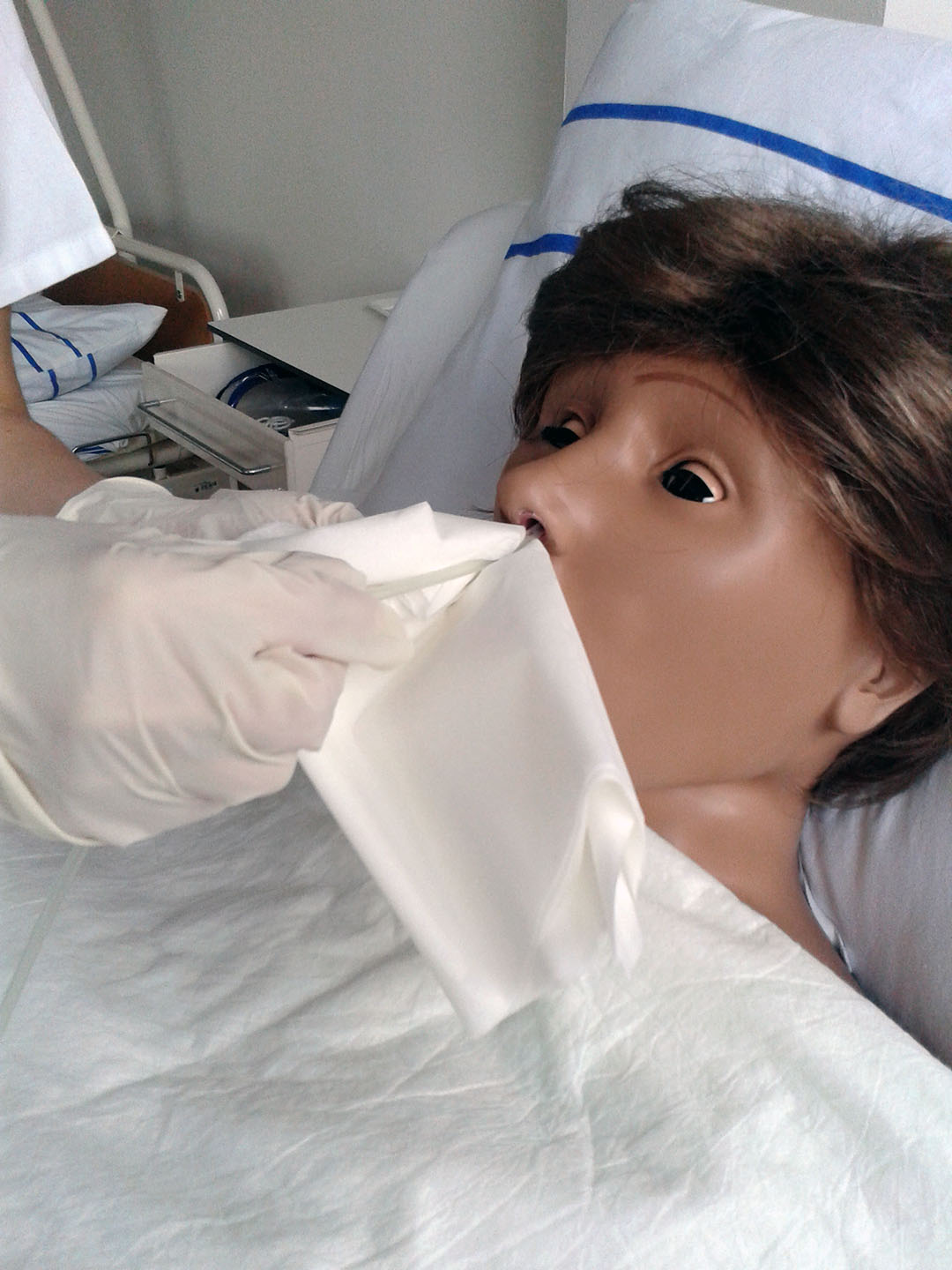
Zavedení NGS
1) Příprava pacienta
- poloha semi-Fowlerova (nízká Fowlerova)
- vysmrkat se
- posouzení průchodnosti nosních dírek
- vyjmout a uložit zubní náhradu
- edukace – nadechnout nosem, polknout, vydechnout

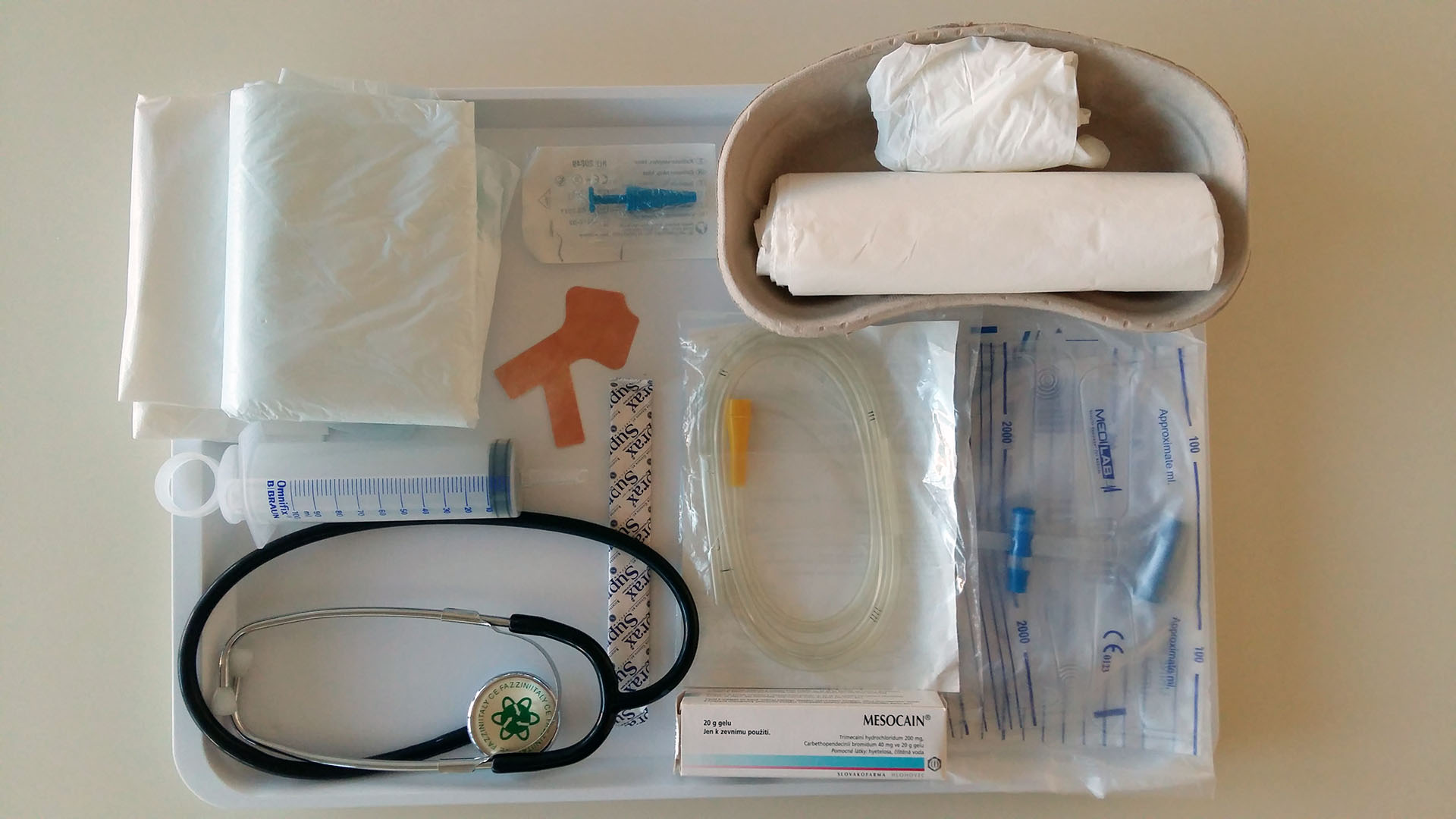
*připravené pomůcky neukládáme do emitní misky
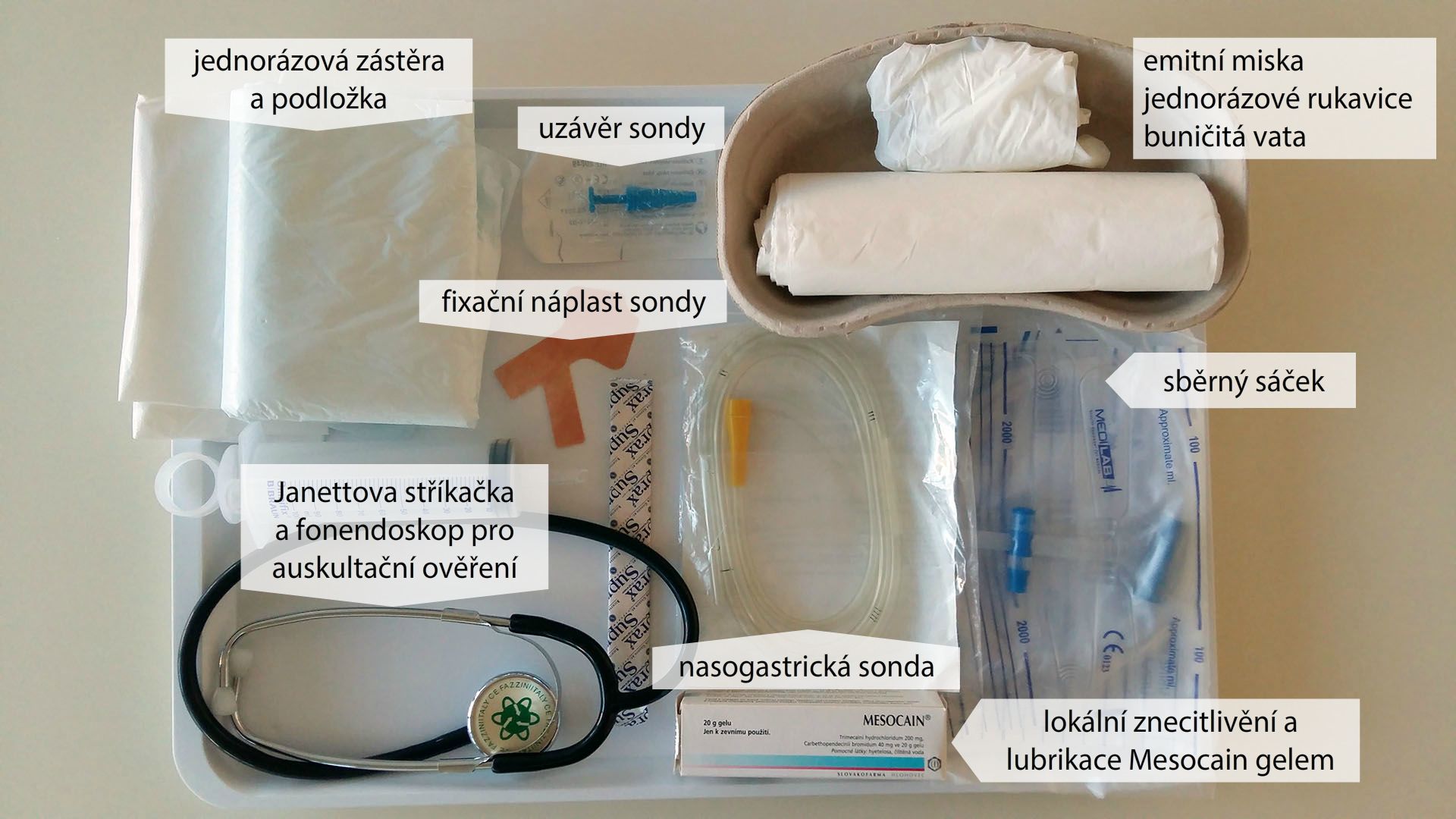
*připravené pomůcky neukládáme do emitní misky


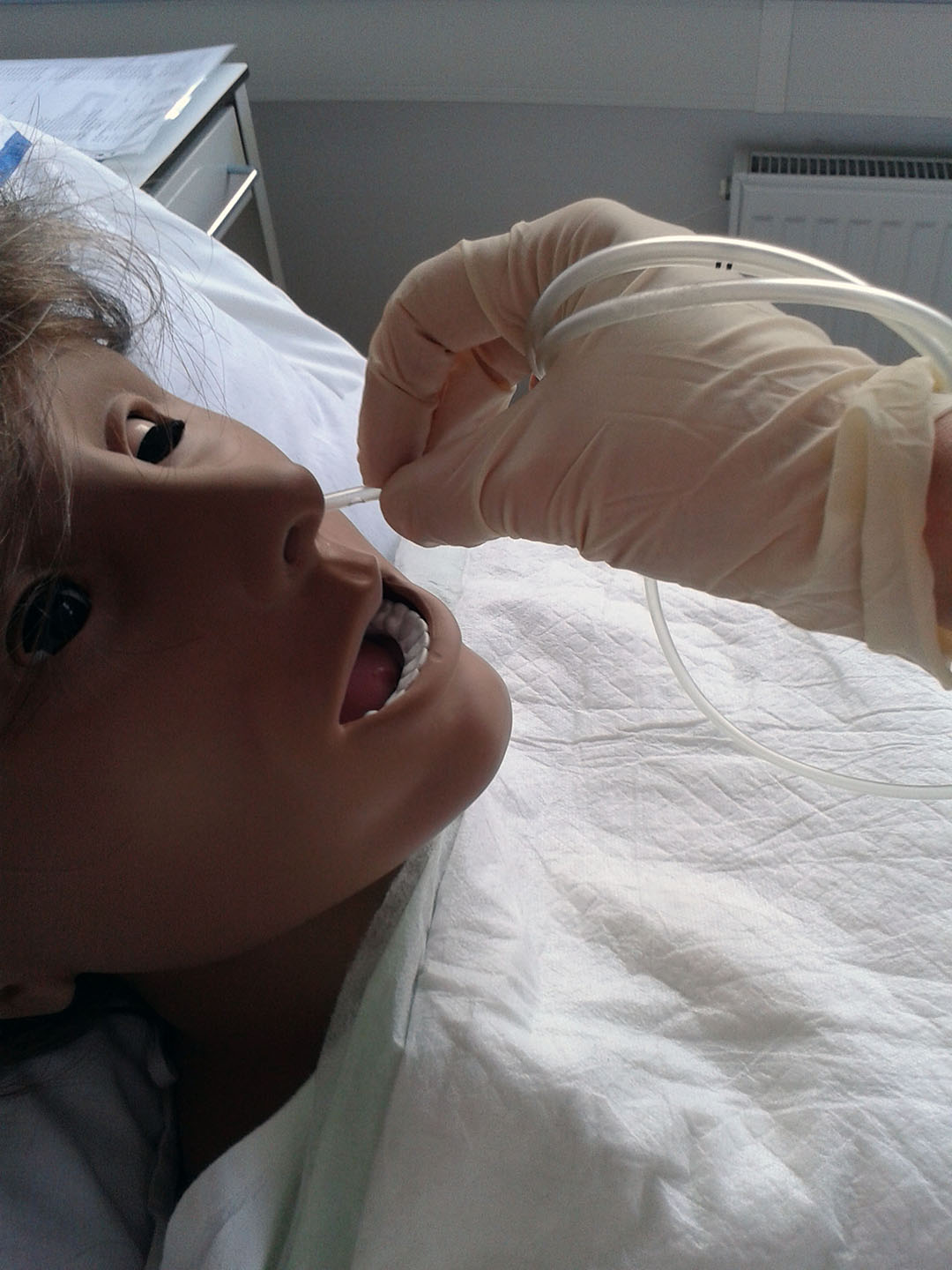
2) Zavádění NGS
- spolupráce a poloha pacienta – semi-Fowlerova poloha, hlava pacienta nejprve v záklonu, po překonání epiglottis pacient hlavu předkloní, nádech – polknutí (sondu posouváme) výdech (cyklus dýchání a polykání opakujeme až do označené délky na sondě), při nevolnosti pacienta v průběhu zavádění – přerušit zavádění, nechat několikrát prodechnout, slovně uklidnit)
- správná délka – od mečovitého výběžku hrudní kosti za ucho ke špičce nosu, vyznačit na sondu
- lokální znecitlivění – Mesocain gel
- sondu lze před zavedením uložit cca na 30 min do mrazničky – snadnější zavádění

3) Ověření správné polohy
- auskultačně – fonendoskop pod mečovitý výběžek hrudní kosti, Janettovou stříkačkou insuflovat 30 ml vzduchu, slyšitelné probublání vzduchu
- vyšetření pH aspirovaného žaludečního obsahu pomocí pH indikátorů, fyziologické rozmezí 0–4, při zavedení do dýchacích cest aspirovaný obsah slámové barvy, pH 6–8
- RTG kontrola – kontrastní sondy
4) Záznam do dokumentace
Vytažení NGS
- na základě ordinace lékaře
- nežádoucí vytažení pacientem
- před vytažením klemovat sondu dle ordinace lékaře (např. hodinu před vytažením, den předem; sledovat pacienta – nadýmání, říhání, nauzea apod.)
- insuflace 30–50 ml vzduchu – prevence zbytků v sondě
- edukace pacienta – nádech, zadržet dech, při zadrženém dechu sondu vytáhnout
- záznam do dokumentace

Způsoby aplikace výživy do NGS
Bolusové podávání
- mezi 6–22 hodinou po 2–3 hodinách, Janettovou stříkačkou, 150–300 ml
- noční pauza
- výživa pokojové teploty
- pacient v semi – Fowlerově poloze
- aspirace žaludečního obsahu, při množství nad 100 ml vynechat dávku, aspirovaný obsah vrátit zpět do žaludku (obsahuje žaludeční šťávy)
- přiměřená rychlost a tlak podání
- propláchnutí sondy převařenou vodou a uzavření na 30 minut, pacient po podání v semi – Fowlerově poloze
Kontinuální podávání
- enterální pumpou (60–140 ml/hod)
- méně rizikové, nehrozí aspirace
- noční pauza
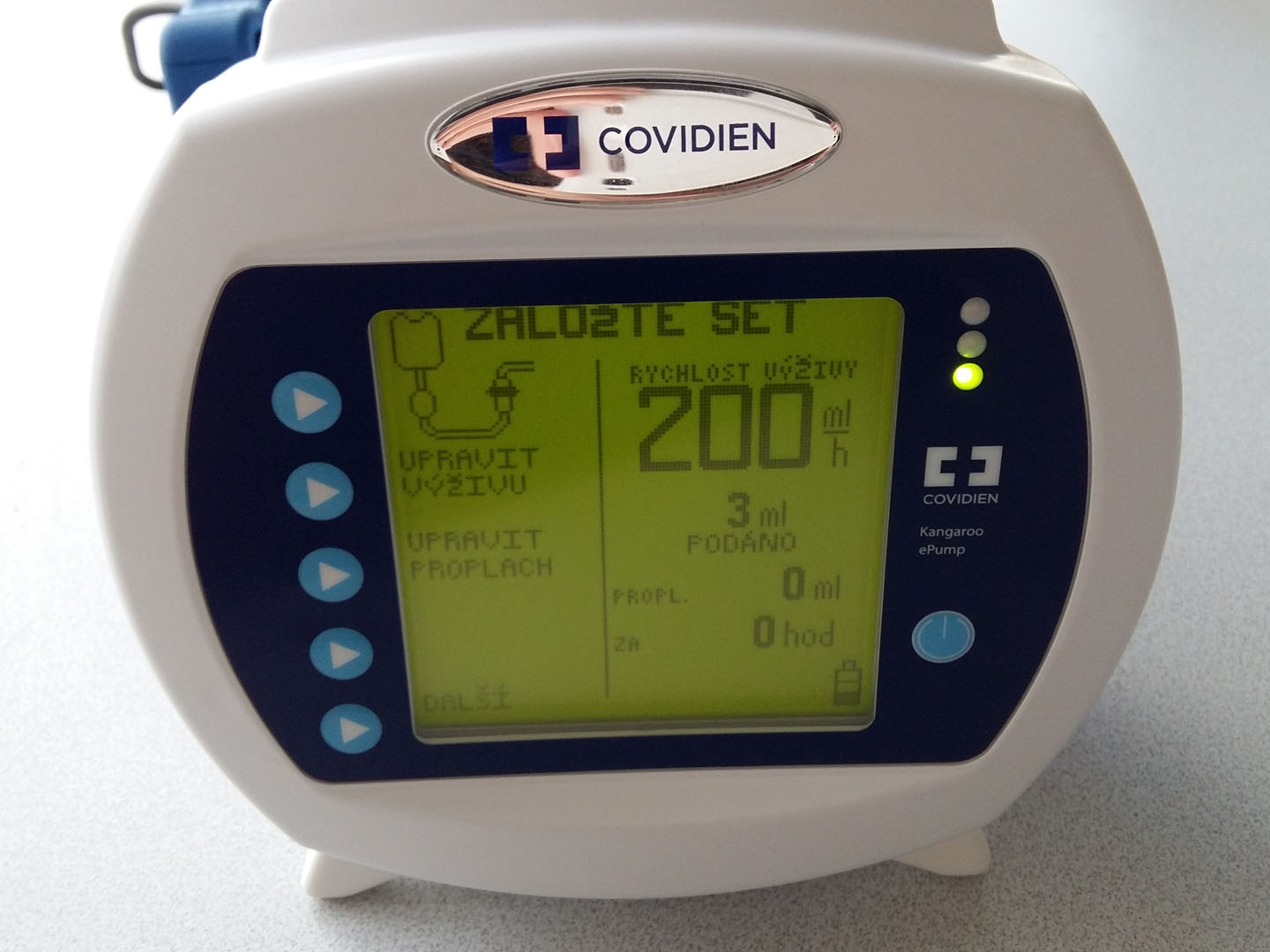


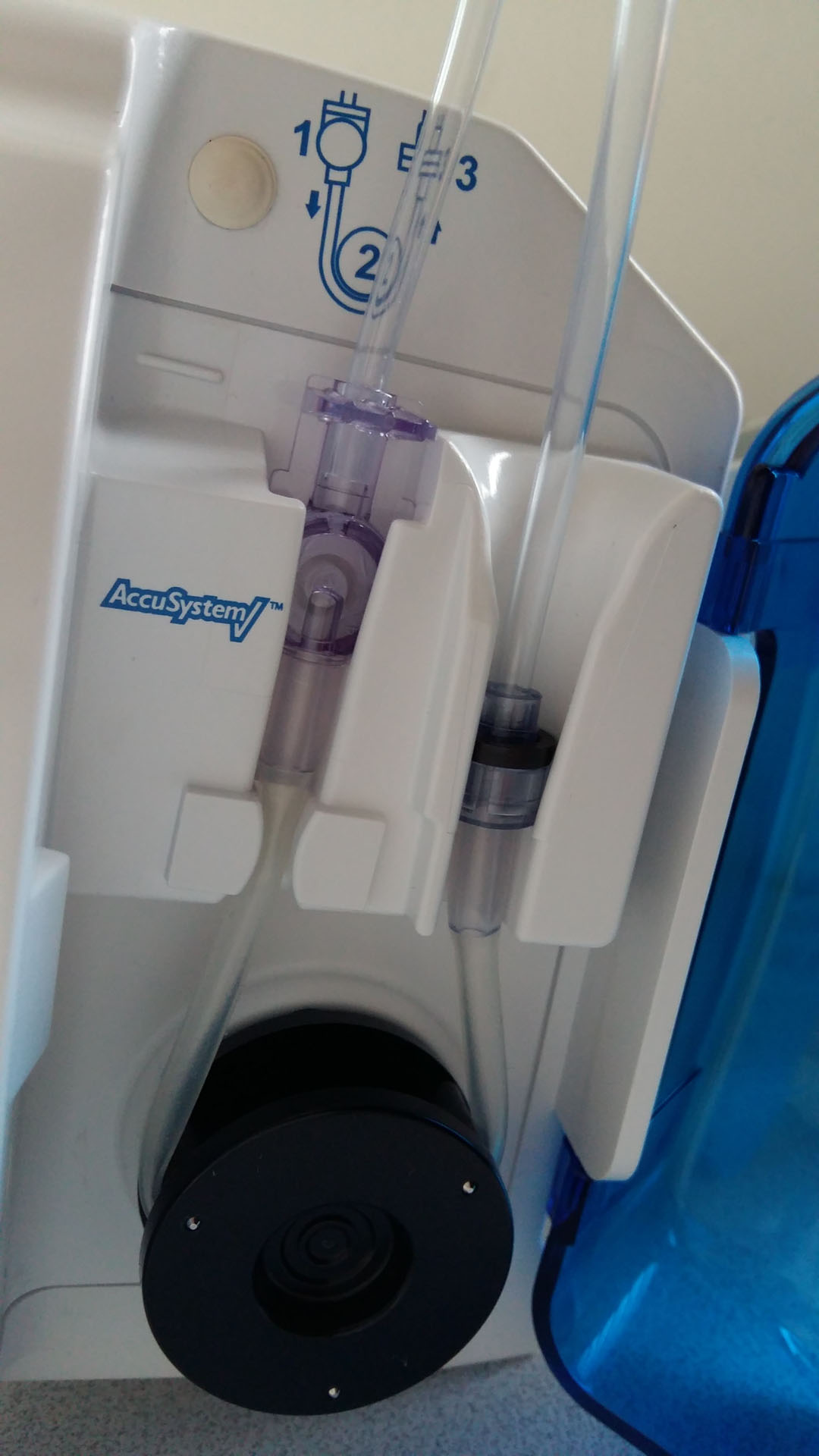
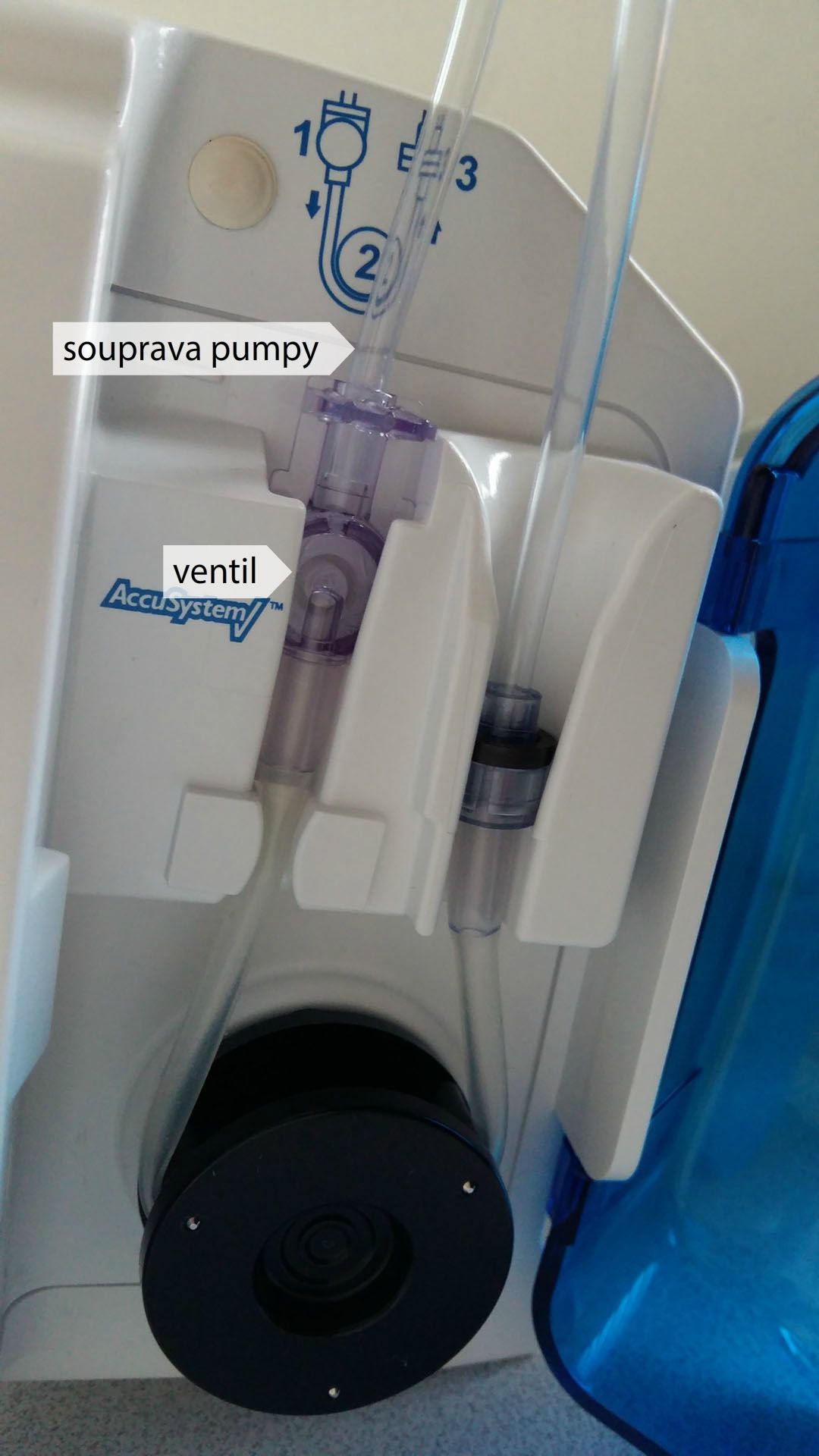


Nasojejunální sonda (NJS)
- výživa do jejuna za Treitzovu řasu za sterilních podmínek (snižuje se riziko regurgitace, zvracení, aspirace)
- farmaceutické výživové přípravky, nutričně a chemicky definované (Fresubin, Nutrison, Isosource)
- podávání pumpou pro enterální výživu
- kontinuálně 24 hodin nebo s noční pauzou
- sonda se pravidelně proplachuje sterilním fyziologickým roztokem (polovičním) nebo sterilní aquou (minimálně 20 ml třikrát za den, vždy při přerušení podávání výživy, vždy při zahájení podávání výživy)
- výživa i několik měsíců, možno podávat v domácím prostředí (pacient, příbuzní)
- zavádí lékař, sestra asistuje
Perkutánní endoskopická gastrostomie (PEG)
- zavedení sondy do žaludku přes břišní stěnu s pomocí endoskopu
- k dlouhodobému podávání enterální výživy (více než 6 týdnů)
- podávání výživy bolusově nebo kontinuálně (stejně jako u NGS)
- převazy rány a rotace sondy
- výživa i několik měsíců, možno podávat v domácím prostředí (pacient, příbuzní)
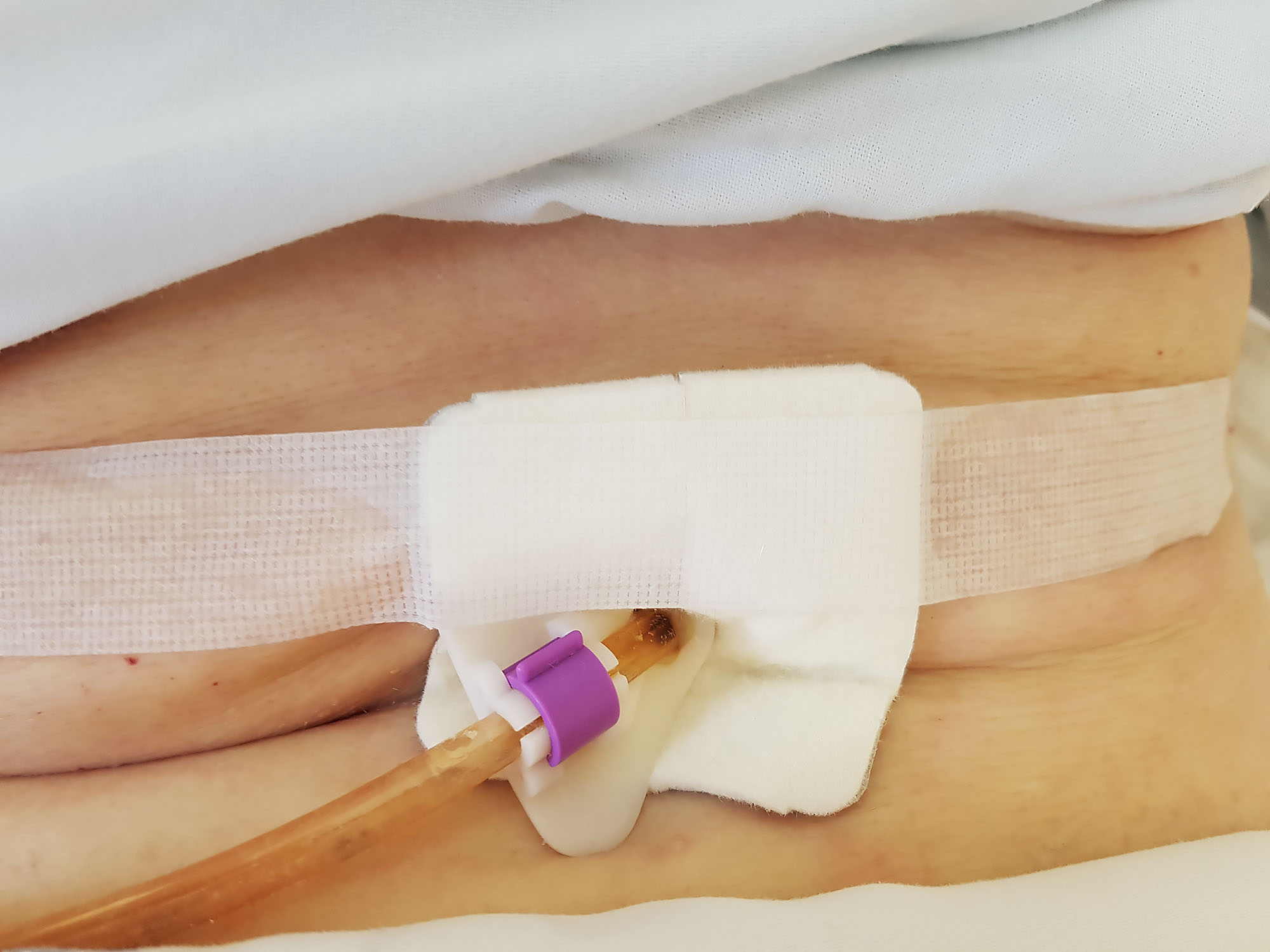

















Perkutánní endoskopická jejunostomie (PEJ)
- zavedení sondy do jejuna přes břišní stěnu s pomocí endoskopu
- výživa do jejuna za sterilních podmínek
- k dlouhodobému podávání enterální výživy (více než 6 týdnů)
- farmaceutické výživové přípravky, nutričně a chemicky definované (Fresubin, Nutrison, Isosource)
- podávání pumpou pro enterální výživu
- kontinuálně 24 hodin nebo s noční pauzou
- sonda se pravidelně proplachuje sterilním fyziologickým roztokem (polovičním) nebo sterilní aquou
- převazy rány
- výživa i několik měsíců, možno podávat v domácím prostředí (pacient, příbuzní)
(Obrazový materiál je převzatý z webových stránek www.cmp-manual.wbs, [cit. 2016-07-23]. Dostupný pod licencí Creative Commons na WWW: http://cmp-manual.wbs.cz/107-Vyziva.html

Parenterální výživa
- způsob dodání živin mimo trávicí trakt do cévního systému (přímo do krevního oběhu) – periferní žilní kanylou, centrální žilní kanylou, venózním portem
- u pacientů s dysfunkčním trávicím traktem
- může se kombinovat s enterální výživou
- není fyziologickou cestou podávání živin
Cíl
- zajistit uspokojivý nutriční stav pacienta a uspokojivý stav jeho vnitřního prostředí
Způsoby aplikace
Do periferní žíly
- krátkodobá nutriční podpora
- riziko flebitid
- roztoky na úpravu hydratace (voda, elektrolyty)
- úprava energetického příjmu – 5% Glukóza
- doplnění proteinů a vitaminů
Do centrální žíly
- dlouhodobá nutriční podpora
- koncentrované roztoky bez rizika flebitidy
- aplikace do véna subclavia a véna jugularis (konec katetru v horní duté žíle), nebo aplikace do venózního portu
Systémy podání
- Multipple bottle systém – jednotlivé výživové složky zvlášť v lahvích, zastaralý systém
- All in one – všechny složky výživy v jednom vaku, nejpoužívanější
All-in-one
- firemně připravené vaky – obsah komor se smíchá těsně před aplikací
- nebo vaky připravené v lékárně dle individuálních potřeb nemocného
- podávání cyklicky s noční pauzou


Nevýhody parenterální výživy
- neustálý žilní přístup (riziko infekce)
- nepřirozený způsob výživy (obchází trávicí trakt)
- riziko předávkování pacienta
- narušení vlastností střevní sliznice (atrofie, pokles lokální imunity)
- vysoká cena
Literatura
- Jirkovský D. a kol. Ošetřovatelské postupy a intervence: učebnice pro bakalářské a magisterské studium, Praha, Czechia: Motol University Hospital, 2012. s. 389-411. ISBN: 978-80-87347-13-3
- Krišková, A. a kol. Ošetrovateľské techniky – metodika sesterských činností. Martin, Slovakia: Osveta, 2006. pp. 179-220. ISBN 80-8063-202-2
- Zeleníková, R. a Mandysová, P. Kontrola umístění nazogastrické sondy před zahájením enterální výživy u dospělých pacientů. Profese [online]. 2008, č. 2. http://profeseonline.upol.cz/archive/2008/2/POL_CZ_2008-2-6_Zelenikova.pdf Accessed May 11, 2016