Klinická farmakologie antihypertenziv, lékově indukovaná hypertenze, souvislost hemodynamiky a farmakokinetiky
Jitka Rychlíčková
Obsah kapitoly
8.1 Přehled farmakologických vlastností antihypertenziv, racionální a neracionální kombinace
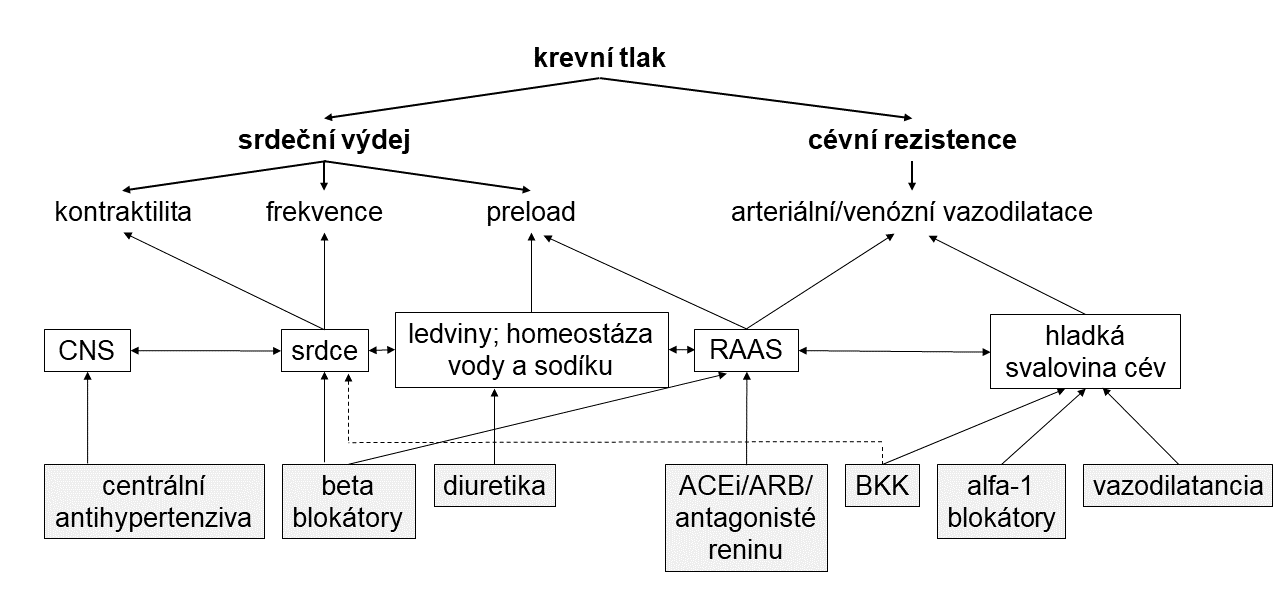
Farmakologická léčba hypertenze velmi úzce kopíruje jednotlivé mechanismy řízení krevního tlaku. Velmi zjednodušeně je výše krevního tlaku podmíněna periferní cévní rezistencí, neboli odporem cévního řečiště, a srdečním výdejem, jenž je dán tepovou frekvencí a tepovým objemem. Periferní cévní rezistenci můžeme ovlivňovat celou řadou vazodilatancií (působících na úrovni hladké svaloviny cév a/nebo endotelu); srdeční výdej pak léčivy s negativně chronotropním a/nebo inotropním efektem, či na úrovni náplně cévního řečiště. Přehledně jsou regulační mechanismy krevního tlaku shrnuty na Obrázku 8.1, a to včetně jednotlivých hlavních lékových skupin. Nicméně mechanismy léčiv nejsou izolované a dochází k řadě překryvů. Pro zopakování nejdůležitějších poznatků ze základní farmakologie antihypertenziv uvádíme také Tabulku 8.1. Pouze si dovolíme upozornit, že v této tabulce nejsou záměrně uvedena diuretika, jejichž podrobnější charakteristika je zpracována v samostatné kapitole, a přímí antagonisté reninu pro jejich omezené použití v klinické praxi.
Tabulka 8.1: Nejvýznamnější charakteristiky vybraných skupin antihypertenziv
|
skupina |
léčiva |
nejčastější nežádoucí účinky |
nejvýznamnější kontraindikace |
dostupné v i.v. formě |
|
inhibitory angiotenzin-konvertázy (ACEi) |
-pril |
kašel (5–20 % pacientů), riziko AKI, hyperkalémie, angioedém |
těhotenství, bilaterální stenóza renálních tepen, anamnéza angioedému monitoring: kalémie, sérový kreatinin 1–2 týdny od zahájení/ titrace |
kaptopril enalapril |
|
antagonisté receptoru pro ATII (ARB) |
-sartan |
hyperkalémie, angioedém, riziko AKI |
|
|
|
blokátory kalciových kanálů (BKK) – non-dihydropyridiny |
verapamil diltiazem |
zácpa |
HFrEF, AV bloky II. a III. stupně, sick sinus syndrom |
verapamil |
|
BKK –dihydropyridiny |
-dipin |
periferní otoky |
pokročilá aortální stenóza |
|
|
betablokátory |
viz Tabulka 5.2 |
bradykardie, AV bloky, snížená tolerance zátěže, dekompenzace srdečního selhávání, sexuální dysfunkce |
SA blok, AV bloky II. a III. stupně, sick sinus syndrom, významná bradykardie |
metoprolol esmolol
labetalol |
|
alfa-1 blokátory |
doxazosin |
ortostatická hypotenze |
těhotenství |
|
|
centrální alfa-2 agonista a alfa-1 periferní antagonista |
urapidil |
|
aortální stenóza |
urapidil |
|
centrální alfa-2 agonisté |
klonidin methyldopa |
sedace, zácpa, bradykardie |
|
klonidin
|
|
centrální agonisté imidazolinových receptorů |
rilmenidin moxonidin |
sedace, suchost v ústech, zácpa, bradykardie |
|
|
|
přímá vazodilatancia |
hydralazin
nitráty, donory NO |
periferní otoky, anginózní obtíže u predisponovaných
bolesti hlavy, flush, tachykardie, arytmie |
|
hydralazin
nitroglycerin nitroprusid |
AKI – akutní renální selhání; ATII – angiotenzin II; HFrEF – srdeční selhání s redukovanou ejekční frakcí; AV – atrioventrikulární; SA – sinoatriální; NO – oxid dusný
Z výše uvedených antihypertenziv se jako první volba nejčastěji používají ACEi, sartany, dihydropyridinové BKK, thiazidová diuretika (včetně thiazid-like), sartany a betablokátory, ač nasazení betablokátorů v první volbě je obvykle podmíněno dalšími komorbiditami. Účinnost těchto léčiv je víceméně srovnatelná a jejich výběr je řízen komorbiditami pacienta. Nicméně v rámci monoterapie vedou k úpravě krevního tlaku jen u 30–40 % nemocných; u většiny hypertoniků je tudíž třeba kombinovaná léčba. Pro kombinaci léčiv z více skupin hovoří řada faktů:
- zabránění aktivace kontraregulačních mechanismů (např. aktivace renin-angiotensin-aldosteronového systému (RAAS) a sympatiku diuretiky a BKK; zvýšení koncentrace ATII při podávání ARB; pouze dočasný několikaměsíční efekt ACEi v podobě snížení ATII a aldosteronu);
- násobně vyšší pokles krevního tlaku při kombinaci antihypertenziv z různých skupin než při zdvojnásobení dávky stavajícího léčiva (podrobněji na přednášce). To má význam i v kontextu na dávce závislých nežádoucích účinků;
- kombinovaná léčba s sebou nese významnější redukci kardiovaskulárního rizika než monoterapie, a to nezávisle na redukci krevního tlaku.
Postupně se tedy dostáváme do situace, kdy by měla být u většiny pacientů zvážena kombinovaná léčba. Kombinovaná léčba hypertenze obecně představuje příklad pozitivní lékové interakce. Otázkou tedy je, která antihypertenziva kombinovat a kterých kombinací se raději vyvarovat tak, aby benefity z léčby stále převažovaly nad potenciálními riziky. Tato otázka se týká především úvodní dvojkombinace. Bohužel přibližně 30 % pacientů starších 65 let vyžaduje čtyř a více kombinace, kde je samozřejmě často na místě před nasazením dalšího antihypertenziva v případě neúčinnosti terapie ověřit compliance pacienta. Non-compliance pacienta je totiž nejčastější příčinou neúčinnosti antihypertenzní terapie.
Aplikační cvičení:
- Pouze na základě znalostí základní farmakologie zkuste navrhnout tři vhodné a tři nevhodné kombinace antihypertenziv – konkrétních léčiv, nikoli skupin. Na pomoc si můžete vzít Tabulku 8.1.
- Jak by mohla vypadat trojkombinace? Opět v konkrétních léčivech, nikoli skupinách.
Pro úvodní kombinace u nekomplikované hypertenze je známé, ač do jisté míry zastaralé, vodítko na Obrázku 8.2; my se ale pojďme na kombinace podívat více z pohledu farmakodynamiky.
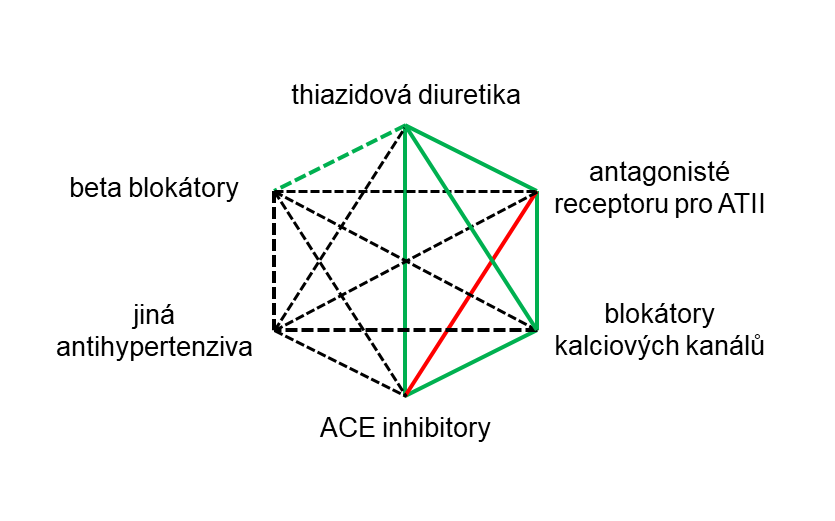
Legenda: zelená souvislá čára – preferované kombinace, zelená přerušovaná čára – užitečná kombinace s určitými limity, černá přerušovaná čára – možné, ale méně ověřené kombinace, červená čára – nedoporučená kombinace.
8.1.1 Žádoucí kombinace antihypertenziv
Za žádoucí kombinaci je považována taková, kde jsou účinky léčiv vzájemně doplňkové. Ať už ve smyslu komplementárních nežádoucích účinků (např. dysbalance kalia po nasazení ACEi resp. thiazidových diuretik), nebo ve smyslu komplementárních mechanismů účinku. Jinými slovy, logickým důsledkem nasazení BKK, diuretik či vazodilatancií v monoterapii je zpětnovazebná aktivace hlavních vazokonstrikčních mechanismů. Vhodnými do kombinace tak budou skupiny blokující či snižující aktivitu RAAS a/nebo sympatiku (ACEi, ARB, betablokátory). Obdobně je vhodná kombinace léčiv aktivujících sympatikus se sympatolytiky. Z pohledu prevence nežádoucích účinků je opět výhodná kombinace BKK a ACEi/ABR – častým nežádoucím účinkem BKK jsou perimaleolární otoky, jejichž pravděpodobným podkladem je nárůst intrakapilárního tlaku při mohutné dilataci prekapilárních arteriol; ACEi díky svému venodilatačnímu působení a relaxaci prekapilárního sfinkteru relativní rozdíl tlaků snižují a klesá tak i riziko rozvoje edémů.
To je uvažování v čistě farmakodynamickém rozměru, což může být v kontextu medicíny založené na důkazech (evidence-based medicine) považováno za nedostačující a je kladen důraz na využívání hlavně kombinací odzkoušených v randomizovaných klinických studiích. Naštěstí pro nás je výše zmíněný přístup založený na farmakodynamice poměrně široce v souladu s publikovanými daty. Současně se snad tento pohled stane nápomocným v chápání obecných schémat vhodných (a nevhodných) kombinací antihypertenziv (viz Obrázek 8.2, nebo aktuální doporučené postupy pro léčbu hypertenze).
Za preferenční dvojkombinace lze považovat ACEi + BKK (pouze -dipiny), ACEi + thiazid, ARB + BKK (pouze -dipiny), ARB + thiazidy. Akceptovatelné jsou pak kombinace vazoselektivních BKK (-dipinů) a thiazidů či betablokátorů, nebo kombinace thiazidů a betablokátorů či kalium šetřících diuretik. Právě kombinace BKK a thiazidových diuretik je na Obrázku 8.2 naznačena jako vhodná, nicméně z farmakodynamického pohledu je zde významný překryv (natriuretický efekt, vazodilatace), ač v mohutnosti daného efektu jsou léčiva rozdílná. Chybějící aditivní benefit (antihypertenzní efekt) této dvojkombinace potvrdila i randomizovaná studie (Julius, 2004).
Při volbě terapie pro konkrétního pacienta mějme na paměti nejen farmakodynamiku léčiv, ale i další doplňující faktory: u antihypertenziv poměrně významně rasa pacienta, jeho věk, komorbidity, souběžná medikace, adherence k léčbě (úzce navazující na dostupnost kombinovaných lékových forem s obsahem více léčiv v jedné tabletě, tobolce tzv. polypills; finanční dostupnost léčby) a v neposlední řadě preference pacienta.
K tématu polypills (např. dvojkombinace telmisartan + hydrochlorothiazid či trojkombinace perindopril + indapamid + amlodipin) je třeba zdůraznit, že jsou skvělou volbou pro stabilní pacienty se zavedenou, účinnou a neměnnou léčbou adekvátně kompenzující krevní tlak; ale v rámci nastavování terapie a její titrace je s nimi třeba zacházet o to opatrněji. Stejně tak, pokud pacient zapomene užít jednu tabletu, znamená to vynechání dvou až třech léčiv najednou.
8.1.2 Nežádoucí kombinace antihypertenziv
Nevhodné kombinace antihypertenziv lze podobně jako kombinace žádoucí odhadnout na základě synergie efektů jednotlivých léčiv. Buď nejsou mechanismy dvou skupin antihypertenziv vzájemně komplementární, nebo dochází k adici/potenciaci na úrovni nežádoucích účinků:
- BKK + thiazidy (viz výše; kombinace bez aditivního antihypertenzního účinku);
- ACEi + ARB (zvýšené riziko hyperkalémie a poklesu renálních funkcí; kombinace bez aditivního antihypertenzního účinku);
- ACEi + betablokátory (kombinace není žádoucí úvodní terapií, pokud je indikací hypertenze; naopak, v terapii srdečního selhání či po infarktu myokardu jde o kombinaci s mnoha benefity);
- betablokátory + BKK non-dihydropyridinového typu (verapamil, diltiazem) (aditivní negativně chrono-, dromo- a inotropní efekt).
Pro úplnost uvedeme i nevhodné kombinace s klonidinem, navzdory tomu, že v perorální formě není na českém trhu dostupný. Nicméně centrální sympatolytický efekt lze pozorovat i u agonistů imidazolinových receptorů (rilmenidin, moxonidin) či methyldopy, což je významné hlavně směrem k betablokátorům.
- betablokátory + klonidin (aditivní negativně inotropní efekt, riziko zesílení presorického efektu při náhlém vysazení klonidinu);
- alfa-1 blokátory + klonidin (díky omezené receptorové selektivitě může dojít k paradoxní elevaci krevního tlaku).
Výše zmíněné kombinace představují farmakodynamické lékové interakce velmi podobně jako interakce antihypertenziv s léčivy s potenciálem zvýšení krevního tlaku (viz Tabulka 8.3). Ale co antihypertenziva a interakce farmakokinetické (tedy interakce vedoucí k ovlivnění plazmatických koncentrací léčiv)? Z tohoto pohledu jsou antihypertenziva poměrně bezpečná skupina – betablokátory, ACEi, ani centrální antihypertenziva nemají významné interakce na úrovni cytochromů (ač některé betablokátory se metabolizují přes CYP450, vliv na výši krevního tlaku ve vztahu k rychlosti metabolismu nebyl popsán); rizikové jsou pouze BKK (verapamil a diltiazem jako cytochromové a P-glykoproteinové inhibitory, -dipiny zase jako substráty) a sartany.
Nimodipin je ale indikován pouze jako prevence a léčba cerebrálního vazospasmu po subarachnoidálním krvácení; v jiných indikacích se nepoužívá a uvádíme jej pouze pro úplnost.