Setkáváme se s nimi při nehodách (napití, polití) nebo neopatrnosti ošetřujícího stomatologa/zubního lékaře. Může jít o poleptání kyselinami nebo zásadami, případně solemi těžkých kovů. Do této skupiny řadíme i účinky některých léčiv aplikovaných lokálně (dříve např. arzenik) i celkově. Mezi chemické vlivy lze počítat i vliv kouření a působení sloučenin vzniklých korozí dentálních kovů.
Vznikají poleptáním sliznice při nehodách v laboratořích, neopatrném zacházení s chemikáliemi v ordinacích, případně v důsledku chronického působení škodlivin v pracovním prostředí. Působením kyselin a louhů dochází (v závislosti na koncentraci a době působení) ke vzniku různě hluboko zasahujících nekróz, které se prozradí zpočátku zblednutím tkáně. Kyseliny způsobují ohraničenou koagulační nekrózu, barva poškozené sliznice je závislá na druhu chemikálie (účinkem kyseliny dusičné – nažloutlá, solné – bílá, sírové – až černá). Při poleptání louhy bývá povrch našedlý a rozbředlý (kolikvační nekróza). Po odloučení nekróz vznikají bolestivé, špatně se hojící vředy, které zanechávají jizvy. Při chronickém působení je postižena spíše sliznice oka a nosu; na sliznici dutiny ústní bývají hyperkeratotické změny.
Th.: Zásadou terapie je co nejrychleji neutralizovat působící látku. Při poleptání kyselinami se používá výplachů 5% natrium bicarbonicum, při poleptání louhy je nejlépe vyplachovat slabým roztokem kyseliny citrónové. Pokud nemáme vhodné neutralizační látky, oplachujeme postižené místo intenzívním proudem vody alespoň po dobu 20 minut. Další opatření spočívají v ochraně proti sekundární infekci a mírnění bolesti.
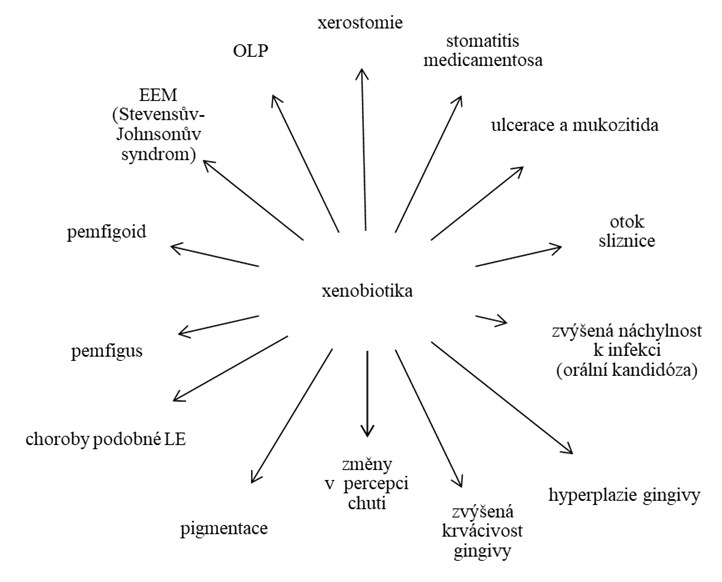
Xenobiotika jsou látky, které nevznikají v lidském organizmu, ale ovlivňují ho farmakologicky (léky), endokrinologicky či toxikologicky (jedy). V dutině ústní mohou být xenobiotiky postiženy:
ústní sliznice – lichenoidní reakce, EEM, pigmentace, hyperplazie gingivy i její zvýšená krvácivost, mukozitida i nespecifické ulcerace (obr. 7).
slinné žlázy – xerostomie, ptyalismus, zvětšení a/nebo bolest slinných žláz.
tvrdé tkáně – zubní kaz, změna barvy zubu, alveolitida, osteonekróza čelisti.
nespecifické změny – změny v percepci chuti, halitóza, neuropatie, porušení hybnosti, infekce.
Nežádoucí účinky léků způsobují variabilní slizniční a kožní změny a v jejich patogenezi se uplatňují různé mechanizmy (obecně toxický, dále je to vliv lékových interakcí, imunopatologický, alergický, či provokace autoimunitního onemocnění).
Xenobiotiky vyvolaná onemocnění sliznic dutiny ústní
Příčinou patologie může být vyšší než obvyklé dávkování léků, mohou se však vyskytnout i po terapeutických dávkách. Typickým projevem jsou tzv. komplikace po ATB, kdy může dojít k dysmikrobii (poruše mikrobiologické rovnováhy zažívacího traktu způsobené medikamentózním potlačením fyziologické mikroflóry). Ta usnadňuje vznik superinfekce, tedy přerůstání patogenní flóry, necitlivé k příslušnému ATB (příkladem je pomnožení kvasinek po léčbě ATB).
Svou roli hraje také způsob užívání xenobiotik. Při přímém styku se sliznicí dutiny ústní může docházet k lokálnímu dráždění, alergické reakci a dalším patologickým projevům. Léky ve formě inhalačních preparátů mohou způsobit poruchy chuťového vnímání. U osob užívajících drogy (např. kokain), může dojít při dlouhodobé perorální nebo nasální aplikaci k závažnému poškození tkání dutiny ústní, dokonce až k perforaci tvrdého patra.
Příčinou otoku sliznice ústní dutiny jsou např. kardiofarmaka (ACE inhibitory), ATB, barbituráty, NSAIDs. K projevům dochází obvykle v průběhu minut nebo i hodin po podání příčinného léku. ACE inhibitory mohou vyvolat perorální otok nealergické povahy v důsledku změn hladin lokálně uvolněného bradykininu. I když je otok nejčastěji pozorován v prvních týdnech léčby, může se objevit i po delší době užívání léčiva.
U osob s polypragmázií (stav, kdy je pacient léčen větším množstvím léků či jejich nadměrnými dávkami) je zvýšené riziko polékové xerostomie, u které se uplatňuje synergický efekt účinných látek v lécích. Nezanedbatelný vliv na vlhkost sliznice dutiny ústní má také současné kouření, užívání alkoholu a dlouhodobé pití kofeinových nápojů.
Prevalence polékové hyperplazie gingivy se vyskytuje relativně často. Obvykle vzniká za 1-3 měsíce po zahájení terapie. Objevuje se nejprve na interdentálních papilách, a to zejména ve frontální oblasti, nicméně není neobvyklé ani generalizované postižení gingivy. Nejčastěji k tomuto postižení gingivy dochází po užití blokátorů kalciových kanálů, cyklosporinu a hydantoinátů.
Polékové diskolorace (pigmentace) sliznice mohou být způsobeny přímou stimulací melanocytů k produkci melaninu, ukládáním pigmentovaných metabolitů léčiva nebo obojím. Obvykle se tato pigmentace nachází ve středu zadní části tvrdého patra, zbarvení je modročerné až hnědé a může být oboustranné. Při léčbě onemocnění HIV antiretrovirotiky se mohou vyskytnout difúzní orální diskolorace. Pigmentace jazyka (a tvrdých zubních tkání) byla pozorována také při užívání tetracyklinů.
Oproti alergické formě polékových stomatitid (viz kapitola 6.1.1) je méně vyznačena zánětlivá složka, v popředí stojí spíše drobné eroze a hemoragie, projevy jsou více lokalizované. Bývá zmenšený až vymizelý fyziologický povlak jazyka s hyperkeratoticky změněnou sliznicí na zbylých ostrůvcích (ploškách) povlaku na hřbetu jazyka. Diagnózu lékových exantémů nám může usnadnit současný výskyt kožních projevů. Příčinou toxických reakcí může být buď příliš vysoká dávka léku, nebo jeho snížená tolerance, případně kumulace léku při dlouhodobém podávání. Smíšené toxicko-alergické projevy mají symptomy obou uvedených skupin. V klinickém obraze se proto kombinují projevy zánětlivé s nezánětlivými. Můžeme pozorovat vyhlazení sliznice jazyka, ale s přítomným zánětem, přičemž chybějí projevy hyperkeratotické. Nejběžnějším nálezem jsou drobné eroze v určité lokalizaci, které vznikají rozpadem stěn drobných kapilár v příslušném úseku (arteriolitis). Jsou-li postiženy větší cévy, vznikají rozsáhlé nekrózy.
Dif. dg.: Je nutné odlišit především enantémy při infekčních chorobách, které mohou k nerozeznání napodobit polékové stomatitidy (u infekčních chorob je však obvyklá i alterace celkového stavu).
Th: U stomatitid toxického původu je vhodné po domluvě s předepisujícím lékařem příčinný lék pokud možno vysadit.
Některé léky užívané k léčbě myeloproliferativních chorob mohou působit toxicky na ústní sliznici (např. methotrexát, daunomycin, cyklofosfamid, 6-merkaptopurin). Klinickými projevy jsou rozsáhlé eroze kryté fibrinovými pablánami na bukální, vestibulární a retní sliznici, dále na patře i faryngu, které jsou bolestivé a často se infikují kandidou. Bývá přítomna těžká dysfagie. Ulcerace nebo nekróza epitelu mohou vzniknout také při užití volně dostupných léků (např. acylpyrin) a různých antiseptik, které jsou v přímém kontaktu se sliznicí dutiny ústní. Nejčastěji bývá postižena labiální sliznice, dále pak bukální sliznice a patro.
Problematika malignit vyvolaných léčivy je stále kontroverzní. Použití silných imunosupresiv a/nebo jejich dlouhodobé užívání pravděpodobně zvyšuje riziko vzniku a rozvoje maligního onemocnění (Yuan a Woo, 2015).
Řada orálních polékových reakcí vykazuje nápadnou klinickou, histopatologickou, a dokonce i imunopatologickou podobnost s idiopatickým OLP, EEM, pemfigem, pemfigoidem a LE. Klinicky může být postižena sliznice dutiny ústní v jakékoliv lokalizaci, ale nejčastěji jsou změny na bukální sliznici, bočních hranách jazyka a alveolární sliznici. Léze mohou být izolované i mnohočetné.
Polékové reakce podobné OLP byly původně popsané jako reakce na užívání antimalarik, v současnosti jsou s tímto projevem nejvíce spojována kardiofarmaka, NSAIDs a perorální antidiabetika. Mohou být pozorovány jak lichenoidní papuloretikulární, tak erozivní projevy. Ve srovnání s typickým bilaterálním výsevem u idiopatického OLP jsou obvykle jednostranné.
EEM vyvolaný léky představuje přibližně 25 % ze všech případů tohoto onemocnění. Stejně jako u idiopatických nebo postinfekčních případů (často s HSV etiologií) má choroba rychlý nástup s variabilním klinickým obrazem, který se může pohybovat od lézí omezených pouze na ústní sliznici až po rozsáhlé postižení sliznic a kůže. EEM indukovaný léky je často spojen s podáváním ATB, antihyperuremik a barbiturátů. Mezi závažnější formy EEM patří Stevensův-Johnsonův syndrom a toxická epidermální nekrolýza (TEN, Lyellův syndrom), které jsou mnohem častěji vyvolány užíváním léků než běžná forma EEM a mohou být život ohrožující.
Pemfigové reakce mohou být ve formě pemphigus vulgaris nebo pemphigus foliaceus, z léčiv vyvolávají tyto změny nejčastěji ty, které obsahují thiolovou vazbu. Polékové reakce podobné pemfigoidu se projevují buď jen na ústní sliznici, nebo mohou postihovat i ostatní sliznice a kůži. Vznikají nejčastěji po užívání derivátů thiolu a sulfonamidu. Klinicky jde o relativně velké vezikuly nebo buly, které praskají a mění se na rozsáhlé eroze a mělké ulcerace, které bývají kryté fibrinovou pseudomembránou. Gingiva bývá postižena ve formě deskvamativní gingivitis s výrazným erytémem, erozemi a olupováním epitelu (zbytky puchýřů).
Léky indukovaný lupus erythematodes (LE) je dobře známá nežádoucí reakce vznikající po užívání více než 70 léků, nejčastěji jde o prokainamid, hydralazin, penicilamin a chlorpromazin. Léze ve formě eroze a ulcerací se mohou vyskytovat na sliznici patrové, bukální, alveolární a na gingivě, mohou být podobné i lichenoidní reakci.
Přehled léků způsobujících onemocnění sliznic dutiny ústní, xerostomii nebo změny v percepci chuti je uveden v Příloze 1 (Kalmar, 2016).
Nejškodlivější formou používání tabáku je kouření cigaret (oproti žvýkání a šňupání tabáku), v cigaretovém kouři bylo zjištěno několik set různých chemických sloučenin, z nichž mnohé jsou pro tkáně dutiny ústní toxické a karcinogenní. Současná konzumace alkoholu tyto účinky výrazně zvyšuje. V posledních letech přibývá důkazů i o nepříznivém působení elektronických cigaret na ústní sliznici (Bardellini et al., 2018). Ty sice neobsahují látky vznikající spalováním dehtu, ale kromě nikotinu je v jejich náplni řada dalších chemických sloučenin.
Ke změnám na ústních sliznicích, které souvisejí s kouřením, patří kuřácká melanóza a kuřácká leukokeratóza, které považujeme za benigní stavy. Dalším typem léze je leukoplakie (viz kapitola 7.1). U kuřáků se vyskytuje častěji než u nekuřáků a řadíme ji mezi prekancerózy. Nejzávažnějším onemocněním ústní sliznice, které často vzniká na podkladě kouření je dlaždicobuněčný karcinom. Abúzus tabáku je také jedním z predisponujících faktorů pro rozvoj orální kandidózy a akutní nekrotizující ulcerózní gingivitidy.
Jedná se o melaninovou hyperpigmentaci ústní sliznice u silných kuřáků, která vzniká na podkladě dráždění melanocytů látkami v cigaretovém kouři (stimulují tvorbu melaninu). Postihuje zejména vestibulární část gingivy, případně bukální sliznici.
Objevuje se u části kuřáků při dlouhodobém abúzu tabáku (zejména při kouření cigaret), který vede k chronické, toxicko-mechanické iritaci palatinální sliznice. To způsobuje výraznější rohovění slizničního epitelu projevujícího se bělavým zabarvením a zánětlivou dilataci ústí vývodů slinných žlázek tvrdého i měkkého patra. Tyto změny mohou být příčinou vzniku drobných prominencí – papul s centrální vkleslinou se začervenalým ústím vývodu žlázky. V případě ukončení kouření může dojít k vymizení těchto lézí.
Histologie: Histopatologicky nejsou přítomné žádné dysplastické změny, nacházíme prostou hyperkeratózu (nejde o prekancerózu). Může však koincidovat s leukoplakií u kuřáků.
Th.: Keratózy mohou při odstranění etiologického faktoru vymizet. Diagnostická excize není nutná, je ale vhodné dlouhodobé sledování pro možné riziko vývoje leukoplakie či dlaždicobuněčného karcinomu.
Leukoplakie se u kuřáků objevuje zejména na ústní spodině a na bukální sliznici v oblasti ústních koutků. Riziko maligní transformace je nejvyšší u kouřících žen a při lokalizaci na spodině jazyka a spodině dutiny ústní (Slezák a Ryška, 2006).
Kouření je jedním z důležitých faktorů vzniku a rozvoje tohoto maligního epiteliálního nádoru. U části nemocných se objevuje na podkladě kuřácké leukoplakie, častěji však vzniká „de novo“. Riziko karcinomu u kuřáků výrazně potencuje abúzus alkoholu.
U tohoto typu pigmentací pochází barevná substance z vnějšího prostředí (obr. 8). Hřbet jazyka může být tmavě zabarven některými potravinami s pigmenty (lékořice), častým užíváním ústních vod (zejména s CHX), kouřením a pigment produkujícími mikroorganizmy (zmnožených během dysbiózy např. po některých antibioticích). K exogenním pigmentacím řadíme dále barevné změny ústní sliznice způsobené některými léky. Mechanizmus jejich vzniku je různý: ovlivnění bakteriálního metabolizmu antibiotiky, přítomnost solí kovů jako součást léčiv, přímá depozice barevných nerozpustných komplexů do sliznic/kosti).
Tetováž ústní sliznice je způsobena implantací barevných pigmentů do podslizničního vaziva (při poranění tuhou, při umělecké tetováži).

Etiologie exogenních pigmentací
Jedná se o exogenní pigmentace s šedo-modro-černým zbarvením, která se objevuje po traumatu ústní sliznice (např. během preparace zubu s amalgámovou výplní) a po následné inkorporaci kovových částeček do tkáně.
Metalické pigmentace gingivy jsou způsobeny korozí některých dentálních kovů v oblasti gingiválního uzávěru a projevují se jako šedo-černý lem na gingivě (v oblasti krčku); a to nejčastěji u konzervačně a proteticky sanovaných devitalizovaných zubů (kovové výplně, korunky, kořenové nástavby). Modrošedý lem na marginální gingivě je typický u chronických otrav těžkými kovy (zejména při profesionální expozici během práce bez ochranných pomůcek a při kumulaci léků v organizmu). Při expozici těžkými kovy se jejich sloučeniny dostávají do systémové cirkulace a z cév pak do sulkulární tekutiny. Zejména v lokalitě s chronickým zánětem (gingivitis) pak dochází k perivaskulární precipitaci kovových sulfidů v subepiteliální pojivové tkáni a k jejímu zbarvení.
Těžké kovy a jejich soli se dostávají do organizmu a do tkání zejména orálně, parenterálně nebo traumaticky, případně cestou krevní či lymfatickou.
Charakteristické jsou zvlášť chronické otravy olovem. Olovo se váže v krvi na červené krvinky (bazofilní tečkování erytrocytů, podmíněné fosfátem olovnatým na jejich povrchu) a ukládá se do všech orgánů a především kostí. V dutině ústní vytváří nerozpustný sulfid olovnatý šedý až modročerný lem na dásních, který nelze mechanicky odstranit. K dalším projevům patří kovová pachuť v ústech a zvýšená salivace.
Sloučeniny bismutu byly dříve používány k léčbě syfilis. Nález v dutině ústní se při intoxikaci projevoval charakteristickou šedomodrou pigmentací marginální gingivy, podobně jako při otravě rtutí. Dnes jsou tyto stavy velmi vzácné.
Otrava rtutí (mercurializmus) se dříve také objevovala při léčbě příjice, dnes vzniká spíše inhalací par kovové rtuti. V dutině ústní je charakteristickým nálezem stomatitida se zvýšenou salivací a šedomodrým zbarvením dásní. Může se vyskytovat kovová pachuť.
K hromadění tohoto kovu ve tkáních dochází především při dlouhodobém injekčním podávání koloidních roztoků, které byly dříve používány zejména v léčbě revmatoidní artritidy. Dnes už tato léčba není indikována. Způsobuje typicky modrofialové zbarvení sliznice dásní, tzv. chrysocyanózu.
Dostává se do organizmu potravou (např. při užívání koloidního stříbra) a při terapeutické aplikaci jako součást amalgámu, příp. protetických slitin kovů (Koldan, Aurix). Může dojít k argyróze – zřetelně šedému zbarvení kůže a dásní. Hyperpigmentace jsou namodralé barvy i při posttraumatické tetováži ústní sliznice. Kovový materiál v měkkých tkáních lze prokázat rentgenovým vyšetřením. Je nutné zdůraznit, že s výjimkou zcela jednoznačných případů amalgamové tetováže je nezbytné histopatologické vyšetření každé tmavě pigmentované afekce rtů a ústní sliznice, zejména při jejich lokalizaci na patře a alveolárním výběžku horní čelisti.